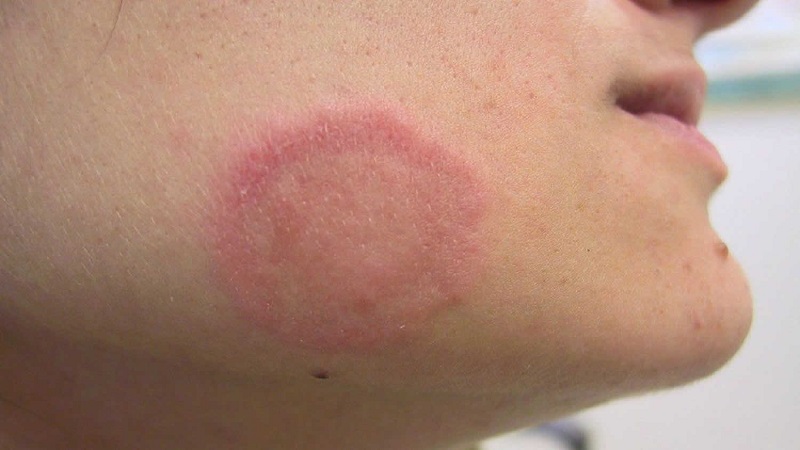
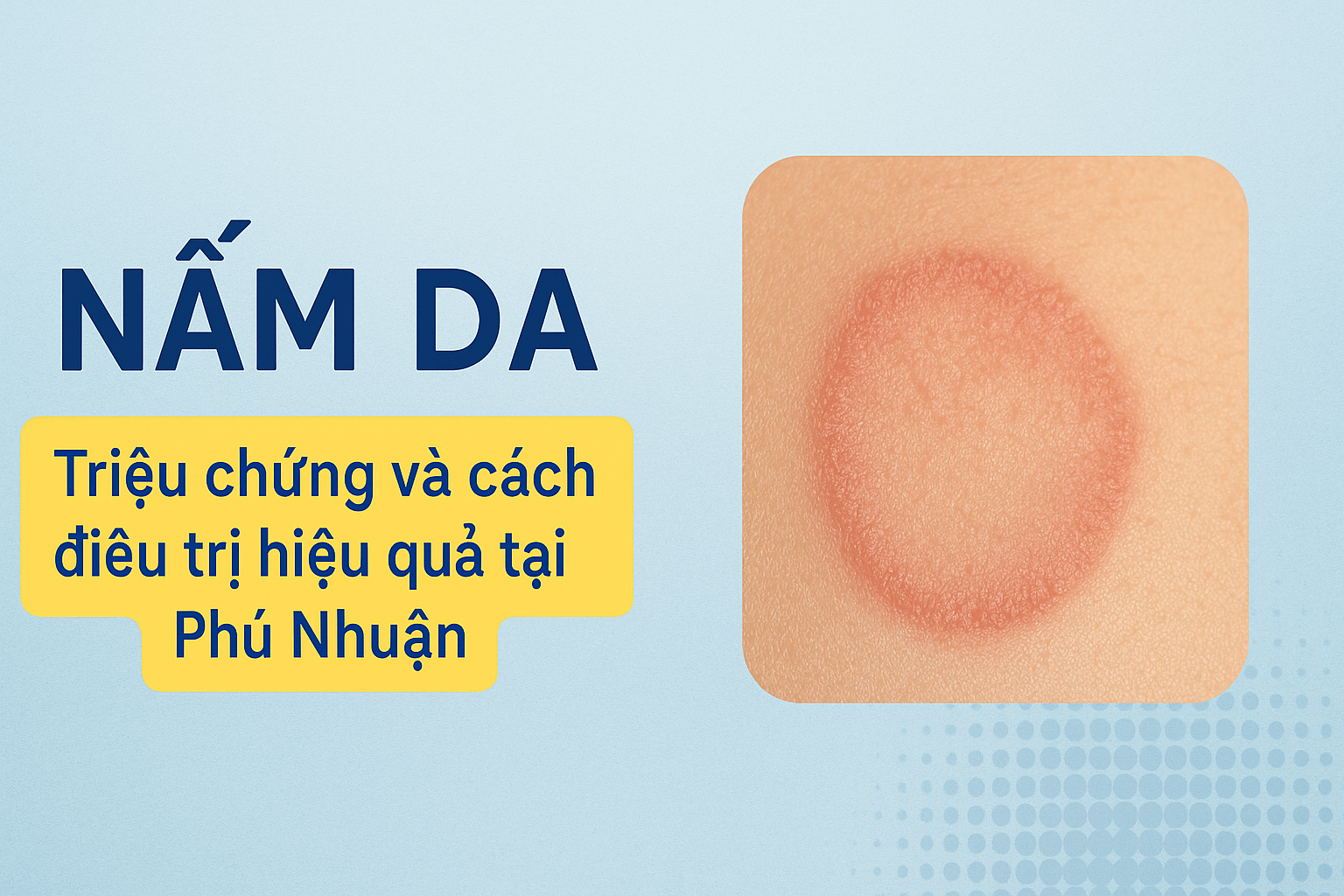
Nhiễm nấm da là bệnh thường gặp, do dermatophyte xâm nhập lớp sừng, gây ngứa, bong vảy và lan rộng. Điều trị đúng cần xác nhận bằng soi KOH, chọn thuốc kháng nấm phù hợp, tránh bôi steroid, và quản lý nguy cơ kháng terbinafine theo hướng dẫn 2025 của BS Trương Lê Đạo – Anh Mỹ Clinic.
Tóm tắt: nhiễm nấm da là gì và xử trí nhanh
Giải thích ngắn
Cách xử trí nhanh
-
Xác nhận nấm học: soi KOH, nuôi cấy hoặc PCR khi cần.
-
Điều trị bôi: azole (clotrimazole, ketoconazole) hoặc allylamine (terbinafine).
-
Tránh corticoid: không dùng thuốc phối hợp kháng nấm–steroid.
-
Giữ vệ sinh: quần áo khô thoáng, không dùng chung vật dụng.
-
Tái khám chuyên khoa: nếu tổn thương lan rộng, tái phát hoặc có tổn thương da đầu, móng.
Ví dụ thực hành tại Anh Mỹ Clinic
Tóm tắt điểm chính
-
Nhiễm nấm da do dermatophyte; lây qua tiếp xúc trực tiếp/gián tiếp.
-
Xác nhận bằng soi KOH trước khi dùng thuốc uống.
-
Điều trị ưu tiên azole hoặc terbinafine bôi.
-
Không phối hợp corticoid; giữ da khô thoáng.
-
Tái khám sớm nếu tái phát hoặc lan rộng.
Về tác giả & phạm vi áp dụng
Giới thiệu tác giả
-
Học vị: Bác sĩ Chuyên khoa II Da liễu
-
Kinh nghiệm: >20 năm lâm sàng, >25 năm phẫu thuật da
-
Chức vụ: Giám Đốc Chuyên Môn – Phòng Khám Da Liễu Anh Mỹ (TP.HCM)
-
Thành viên: Hội Da Liễu Việt Nam, Hiệp hội Da Liễu Châu Á – TBD
Phạm vi áp dụng
-
Các thể nấm da do dermatophyte: tinea corporis, cruris, pedis, capitis, onychomycosis;
-
Bổ sung nhóm nấm men bề mặt (Candida, Malassezia) để thuận lợi cho quyết định lâm sàng hàng ngày.
Ngoại lệ & chống chỉ định
-
Không tự điều trị khi có tổn thương lan nhanh, sưng đau, chảy dịch, hoặc nghi nhiễm trùng phối hợp.
-
Thận trọng với thuốc uống ở người cao tuổi, bệnh gan, suy giảm miễn dịch, phụ nữ có thai.
-
Tránh bôi corticosteroid khi chưa có chỉ định của bác sĩ chuyên khoa.
Cập nhật & minh bạch
-
Phiên bản: 2025
-
Nguồn cập nhật: British Association of Dermatologists (2021), Hội Da Liễu Việt Nam (2023), và Journal of Fungal Research (2020–2022).
-
Lần cập nhật gần nhất: 21/10/2025
-
Giám sát biên tập & xác nhận chuyên môn: Anh Mỹ Clinic Medical Board.
Tóm tắt điểm chính
-
BSCKII Trương Lê Đạo – chuyên gia da liễu >20 năm kinh nghiệm.
-
Hướng dẫn dựa trên bằng chứng, cập nhật 2025.
-
Áp dụng cho tinea và nấm men bề mặt; không cho nấm sâu.
-
Chống chỉ định: tự điều trị, phối hợp steroid, bệnh lý gan.
-
Cập nhật minh bạch, được thẩm định tại Anh Mỹ Clinic.

BSCKII Trương Lê Đạo – chuyên khoa da liễu >20 năm kinh nghiệm, tác giả hướng dẫn nhiễm nấm da 2025.
Định nghĩa và bản chất
Phân biệt nhóm vi nấm thường gặp
| Đặc điểm | Dermatophyte | Candida spp. | Malassezia spp. |
| Loại nấm | Sợi (mốc) | Men (yeast) | Men ưa lipid |
| Tác nhân chính | Trichophyton, Microsporum, Epidermophyton | C. albicans, C. tropicalis | M. furfur, M. globosa |
| Vị trí ưa thích | Da, tóc, móng | Nếp kẽ, niêm mạc | Ngực, lưng, vai |
| Tổn thương điển hình | Mảng vòng, bờ rõ, vảy mịn | Đỏ ẩm, nứt kẽ, trắng bợt | Mảng giảm/tăng sắc tố |
| Xét nghiệm xác nhận | Soi KOH 10–20% | KOH 10% | KOH + mực Parker |
| Điều trị đầu tay | Azole/allylamine | Azole | Selenium sulfide/azole |
📘 Gợi ý chuyên môn: xác nhận nấm học trước điều trị uống giúp tránh nhầm với vảy nến, lupus da hoặc viêm da tiếp xúc.
Cơ chế lây và tiến triển
-
Nguồn lây: người – người, động vật – người (mèo, chó), hoặc môi trường ẩm ướt.
-
Điều kiện thuận lợi: thời tiết nóng ẩm, mồ hôi nhiều, vệ sinh kém, hệ miễn dịch yếu.
-
Tiến triển: bắt đầu từ mảng nhỏ → lan dần → có thể lan toàn thân nếu không kiểm soát sớm.
-
Hậu quả: để lại vùng tăng hoặc giảm sắc tố, rụng tóc hoặc móng biến dạng.
Ví dụ lâm sàng thực tế (Anh Mỹ Clinic)
Tóm tắt điểm chính
-
Nhiễm nấm da là bệnh nông do Trichophyton, Microsporum, Epidermophyton.
-
Lây qua tiếp xúc trực tiếp hoặc gián tiếp; ưa môi trường ẩm.
-
Phân biệt với Candida và Malassezia để chọn đúng thuốc.
-
Soi KOH xác nhận trước điều trị uống.
-
Điều trị đúng giúp khỏi hoàn toàn, tránh tái phát.
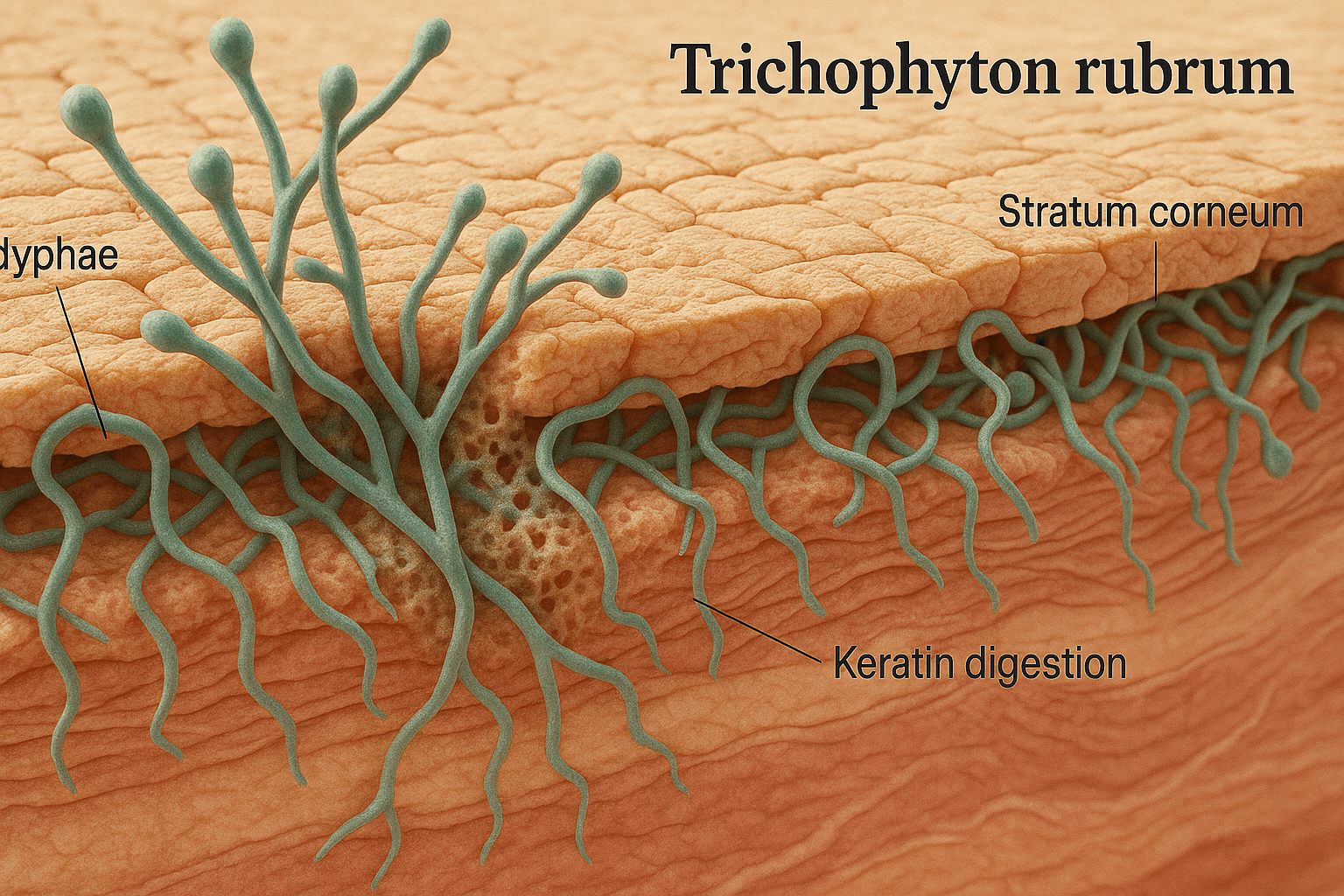
Hình minh họa vi thể Dermatophyte – sợi nấm xâm nhập lớp sừng gây tổn thương đặc trưng trong nhiễm nấm da.
Cơ chế lây nhiễm
-
Tiếp xúc trực tiếp da–da: chạm vùng tổn thương của người bệnh hoặc động vật bị nấm.
-
Tiếp xúc gián tiếp: dùng chung khăn, giày, dao cạo, nón bảo hiểm, thảm tập.
-
Qua môi trường ẩm: phòng tắm, hồ bơi, giày kín – nơi bào tử tồn tại lâu.
🔍 Các chủng thường lây mạnh nhất: Trichophyton rubrum, T. mentagrophytes, Microsporum canis.
Yếu tố nguy cơ khiến nấm da dễ lây lan
| Nhóm yếu tố | Ví dụ cụ thể | Mức độ nguy cơ |
| Cá nhân | Mồ hôi nhiều, da ẩm, mặc đồ bó sát | Cao |
| Môi trường | Khí hậu nóng ẩm, giày kín, phòng tập chung | Cao |
| Hành vi | Dùng chung đồ cá nhân, tắm hồ bơi công cộng | Cao |
| Bệnh lý nền | Tiểu đường, suy giảm miễn dịch, HIV | Rất cao |
| Thuốc/điều trị | Corticosteroid bôi hoặc uống kéo dài | Cao |
Checklist phòng ngừa tái nhiễm tại nhà
Trường hợp thực tế tại Anh Mỹ Clinic
Tóm tắt điểm chính
-
Nấm da lây qua da–da, đồ dùng, hoặc môi trường ẩm.
-
Tác nhân chính: Trichophyton rubrum, T. mentagrophytes.
-
Giữ da khô, không dùng chung đồ cá nhân là biện pháp hiệu quả nhất.
-
Điều trị đồng thời ổ chứa (nấm chân ↔ nấm bẹn).
-
Tái khám sau 2–4 tuần để tránh tái phát.
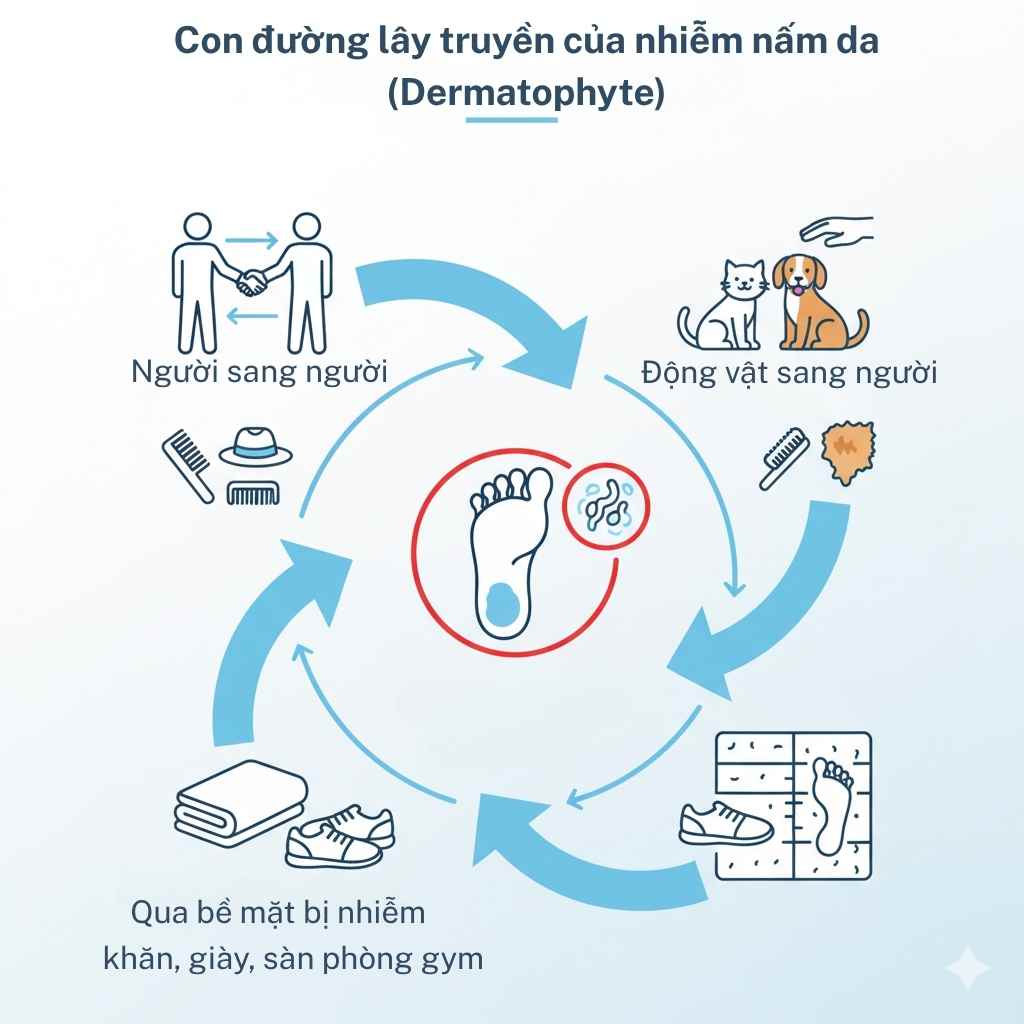
Ba đường lây chính của nhiễm nấm da – tiếp xúc da–da, đồ dùng chung, và môi trường ẩm.
Dấu hiệu nhận biết theo vùng cơ thể
Tổng quan
-
Tinea corporis (nấm thân)
-
Tinea cruris (nấm bẹn)
-
Tinea pedis (nấm chân)
-
Tinea capitis (nấm da đầu)
-
Onychomycosis (nấm móng)
-
Tinea versicolor (lang ben)
-
Candida da–niêm (nấm men vùng kẽ/niêm)
Bảng nhận biết đặc trưng lâm sàng
| Thể bệnh | Vị trí | Biểu hiện đặc trưng | Lưu ý lâm sàng |
| Tinea corporis (nấm thân) | Mình, tay, chân | Mảng đỏ tròn, rìa gồ, vảy mịn, lan dần ra ngoài | Dễ nhầm với vảy nến nhẹ |
| Tinea cruris (nấm bẹn) | Nếp bẹn, mông, đùi trong | Ngứa nhiều, mảng sậm màu, rìa hoạt động rõ | Kiểm tra đồng thời nấm chân |
| Tinea pedis (nấm chân) | Kẽ ngón, lòng bàn chân | Nứt kẽ, bong da, mụn nước nhỏ, ngứa | Dễ tái phát, ổ chứa lan sang bẹn |
| Tinea capitis (nấm da đầu) | Da đầu, tóc | Rụng tóc thành mảng, vảy khô, đôi khi sưng đỏ (kerion) | Luôn cần thuốc uống |
| Onychomycosis (nấm móng) | Móng tay/chân | Móng dày, giòn, đổi màu vàng/nâu | Cần xác nhận KOH trước điều trị uống |
| Tinea versicolor (lang ben) | Ngực, lưng, cổ | Mảng giảm/tăng sắc tố, vảy mịn | Tái phát theo mùa nóng ẩm |
| Candida da–niêm | Nếp kẽ, quanh miệng, sinh dục | Đỏ ẩm, ranh giới rõ, mảng trắng, nứt kẽ | Thường gặp ở người béo phì, ĐTĐ |
Ví dụ thực hành (Anh Mỹ Clinic)
Dấu hiệu cảnh báo cần khám ngay
-
Ngứa nhiều, tổn thương lan nhanh, có dịch mủ, đau.
-
Rụng tóc mảng, sẹo, hoặc móng biến dạng.
-
Dùng thuốc bôi lâu ngày không khỏi.
-
Có bệnh nền (ĐTĐ, suy giảm miễn dịch).
💡 Đừng tự điều trị bằng thuốc bôi corticoid khi chưa có chỉ định của bác sĩ chuyên khoa Da liễu.
Tóm tắt điểm chính
-
Mỗi thể bệnh có đặc trưng vị trí và hình thái riêng.
-
Tinea corporis: mảng vòng đỏ; Tinea cruris: ngứa bẹn; Tinea pedis: nứt kẽ.
-
Capitis và onychomycosis cần thuốc uống.
-
Candida và lang ben thuộc nhóm nấm men bề mặt.
-
Tránh nhầm lẫn với vảy nến, lupus hoặc viêm da tiếp xúc.
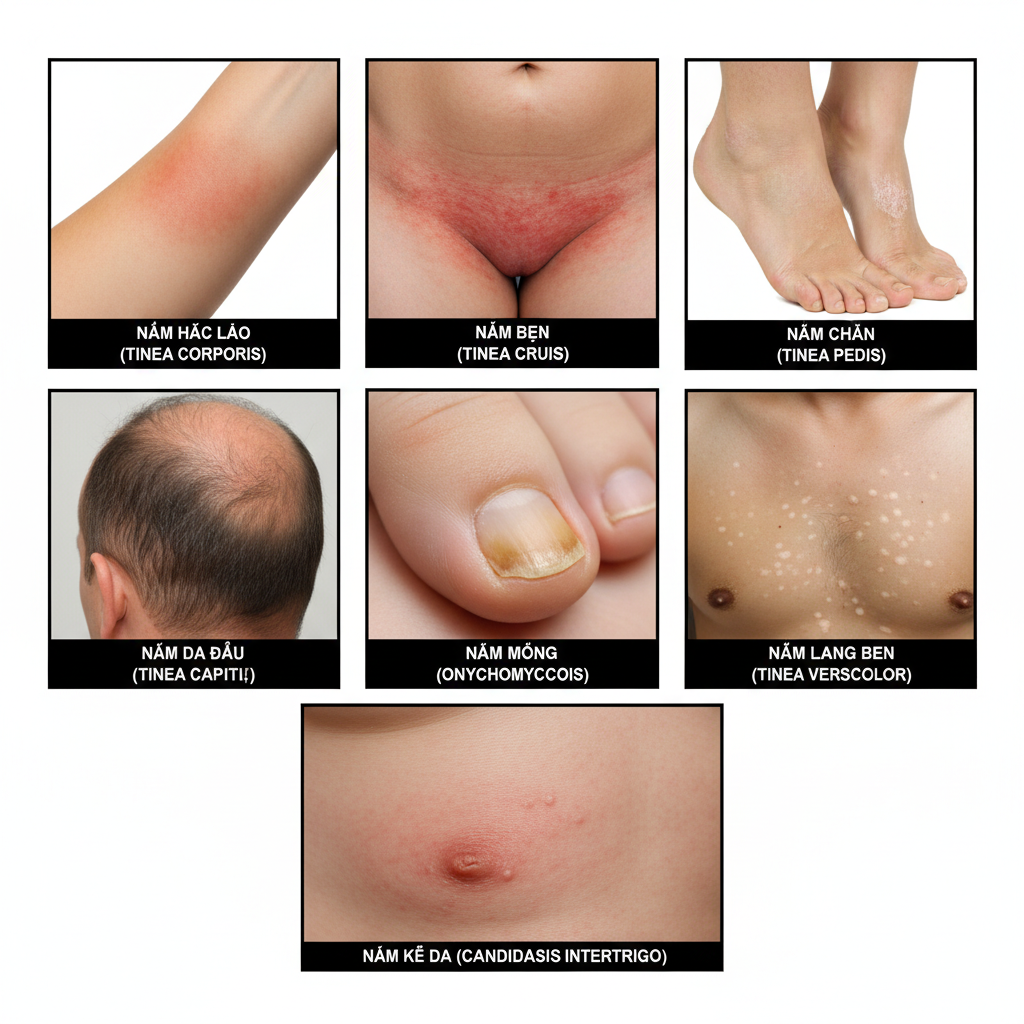
Bảy thể nhiễm nấm da thường gặp – nhận biết đúng giúp chẩn đoán sớm và điều trị hiệu quả.
Khi nào cần đi khám chuyên khoa Da liễu?
Nguyên tắc chung
Bảng: Dấu hiệu cần khám chuyên khoa
| Nhóm triệu chứng | Mô tả chi tiết | Nguy cơ |
| Lan rộng, tái phát nhanh | Tổn thương lan khắp thân, bẹn, chân, tái phát sau 2–3 tuần | Kháng thuốc hoặc sai phác đồ |
| Da đầu, móng, mặt | Rụng tóc mảng, sẹo, móng dày đổi màu, mặt sưng đỏ | Luôn cần thuốc uống & xác nhận KOH |
| Ngứa nhiều, đau, rỉ dịch | Có bội nhiễm vi khuẩn hoặc chàm hóa | Nguy cơ viêm mô tế bào |
| Đã bôi thuốc không khỏi | Dùng thuốc bôi corticoid/kháng nấm không đáp ứng | Nghi ngờ tinea incognito hoặc kháng terbinafine |
| Người có bệnh nền | Đái tháo đường, suy miễn dịch, HIV, ung thư | Nguy cơ lan rộng, dai dẳng |
| Trẻ em hoặc phụ nữ có thai | Giới hạn thuốc an toàn, cần cá thể hóa phác đồ | Bác sĩ chỉ định liều đặc biệt |
💬 BS Trương Lê Đạo khuyến nghị: “Nếu nấm tái phát >2 lần trong 6 tháng, nên làm xét nghiệm KOH và cân nhắc PCR để loại trừ kháng terbinafine hoặc sai loài.”
Lợi ích khi khám tại Anh Mỹ Clinic
-
Chẩn đoán chính xác: soi tươi KOH, nuôi cấy, PCR, và kháng nấm đồ (AFST).
-
Phác đồ cá thể hóa: kết hợp thuốc bôi/uống phù hợp mức độ và bệnh nền.
-
Theo dõi & tư vấn tái phát: hướng dẫn vệ sinh, sản phẩm dự phòng tái nhiễm.
-
Bảo mật & an toàn: quy trình kín đáo, phù hợp bệnh nhân có bệnh da vùng nhạy cảm.
Checklist: Khi nào nên đi khám ngay
Tóm tắt điểm chính
-
Nấm lan rộng, tái phát, hoặc ở da đầu/móng cần khám ngay.
-
Người có bệnh nền hoặc mang thai cần phác đồ riêng.
-
Corticoid bôi sai cách có thể che lấp tổn thương thật (tinea incognito).
-
Khám tại cơ sở chuyên khoa giúp chẩn đoán đúng, trị dứt điểm, tránh tái phát.
-
Anh Mỹ Clinic có đầy đủ KOH–PCR–AFST, theo chuẩn hướng dẫn 2025.
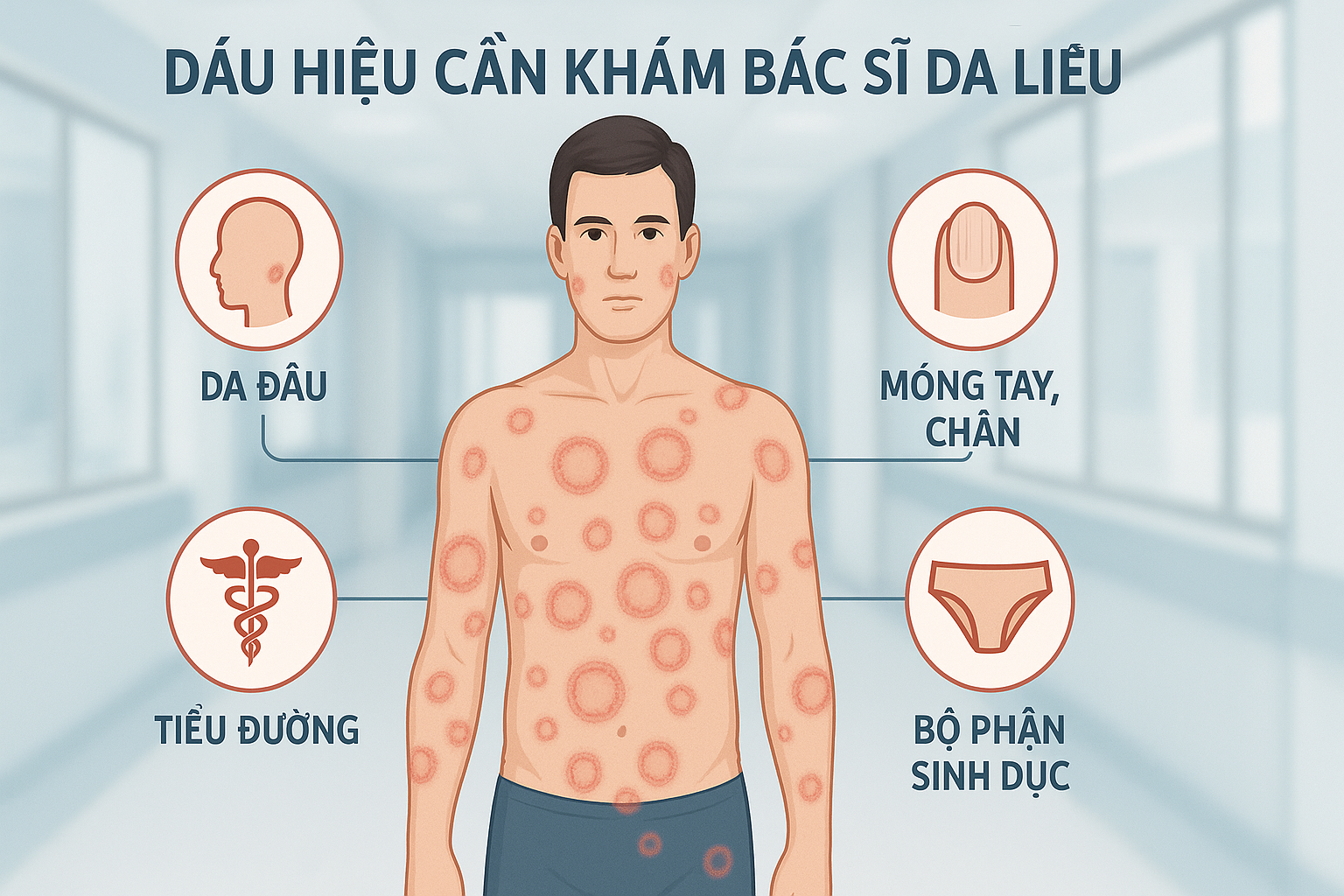
Khi nấm da lan rộng, tái phát, hoặc kháng thuốc, cần được khám và điều trị tại cơ sở chuyên khoa Da liễu.
Chẩn đoán nấm: quy trình tại phòng khám
Nguyên tắc vàng trong chẩn đoán
-
Soi tươi KOH – xác nhận nhanh.
-
Nuôi cấy & định danh loài – xác định tác nhân.
-
PCR & AFST (Antifungal Susceptibility Testing) – cần thiết khi nghi kháng thuốc.
Bảng quy trình chẩn đoán nấm tại Anh Mỹ Clinic
| Bước | Mục tiêu | Mẫu bệnh phẩm | Kết quả trong | Ý nghĩa lâm sàng |
| 1. Soi tươi KOH 10–20% | Phát hiện sợi nấm, bào tử | Rìa tổn thương, mảnh vảy, vụn móng | 15–30 phút | Xác nhận có nấm hay không |
| 2. Nuôi cấy (Sabouraud agar) | Định danh loài, kiểm tra nhiễm trùng phối hợp | Mẫu da/móng/tóc | 7–21 ngày | Chọn thuốc thích hợp |
| 3. PCR/giải trình tự gen | Phát hiện nhanh loài hiếm hoặc kháng thuốc | Mẫu KOH hoặc nuôi cấy | 1–3 ngày | Phân biệt T. indotineae kháng terbinafine |
| 4. AFST (nhạy cảm kháng nấm) | Đo nồng độ ức chế tối thiểu (MIC) | Chủng phân lập | 3–5 ngày | Xác nhận kháng thuốc thật sự |
🔬 Theo hướng dẫn 2025 của BS Trương Lê Đạo, xét nghiệm KOH là bắt buộc trước điều trị toàn thân và AFST được khuyến nghị trong ca nghi kháng terbinafine hoặc thất bại itraconazole.
Chuẩn lấy bệnh phẩm
-
Da: Cạo nhẹ rìa tổn thương (vùng đỏ, vảy rõ nhất).
-
Móng: Cắt bỏ phần dày, lấy mảnh vụn dưới móng.
-
Da đầu: Dùng bàn chải ẩm chải khu vực rụng tóc.
-
Niêm mạc: Tăm bông ướt nhẹ lấy bợn trắng. → Đặt bệnh phẩm vào lam kính, thêm dung dịch KOH 10–20%, làm ấm nhẹ trước khi soi.
Ví dụ thực hành (Anh Mỹ Clinic)
Khi nào cần PCR hoặc AFST?
-
Bệnh tái phát >2 lần dù tuân thủ điều trị.
-
Nghi ngờ kháng terbinafine (T. indotineae).
-
Bệnh nhân có bệnh nền nặng hoặc ức chế miễn dịch.
-
Môi trường dịch tễ có nhiều ca kháng thuốc.
Tóm tắt điểm chính
-
Soi KOH là bước đầu tiên và bắt buộc.
-
Nuôi cấy xác định loài và hướng dẫn điều trị.
-
PCR và AFST dùng khi nghi kháng thuốc.
-
Lấy mẫu đúng kỹ thuật quyết định độ chính xác.
-
Anh Mỹ Clinic có đầy đủ thiết bị KOH–PCR–AFST đạt chuẩn lâm sàng 2025.
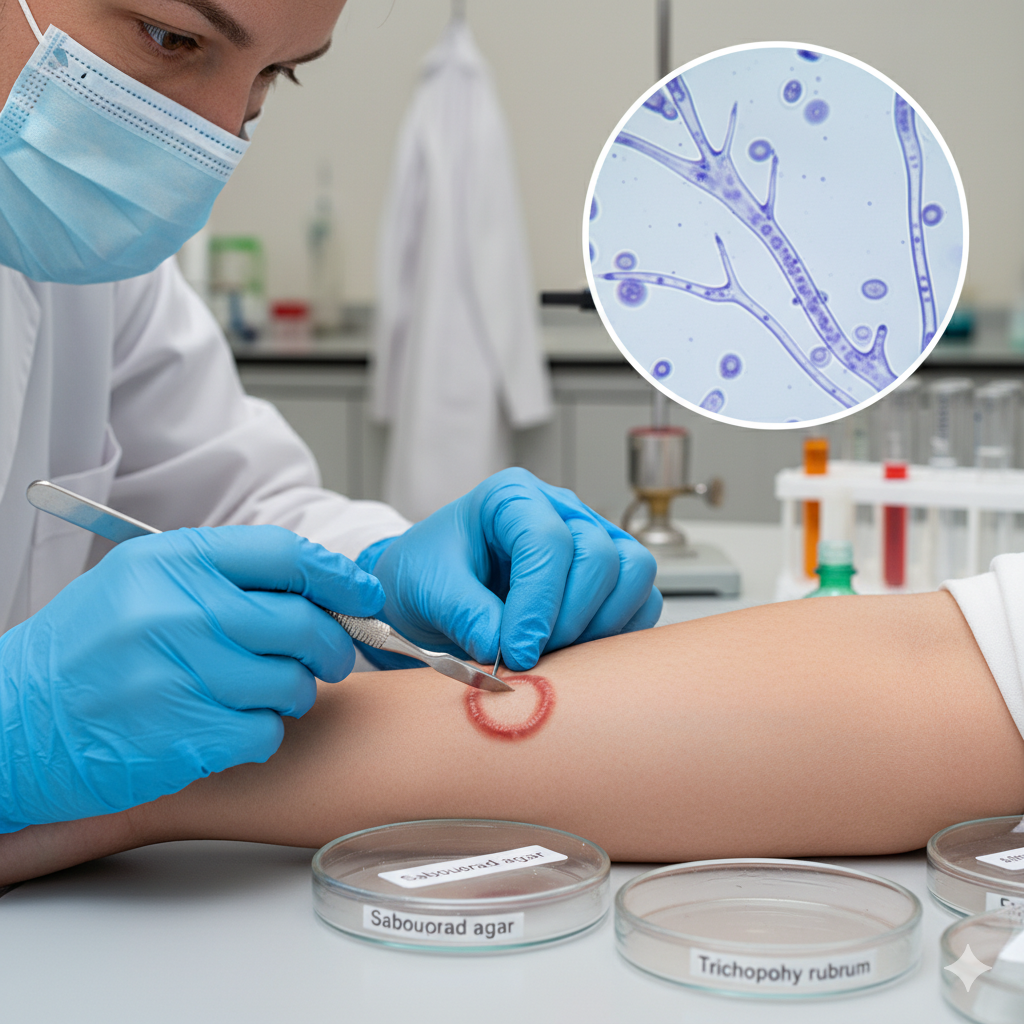
Bước đầu tiên trong chẩn đoán nhiễm nấm da – soi tươi KOH và nuôi cấy xác định loài chính xác tại Anh Mỹ Clinic.
Điều trị bôi: lựa chọn đầu tay
Nguyên tắc điều trị tại chỗ
Bảng so sánh nhóm thuốc bôi chính
| Nhóm thuốc | Hoạt chất phổ biến | Liều dùng & thời gian | Ưu điểm | Lưu ý |
| Azole | Clotrimazole, Ketoconazole, Miconazole, Econazole | 2 lần/ngày, 2–4 tuần | Phổ rộng, an toàn, giá hợp lý | Có thể gây kích ứng nhẹ vùng bôi |
| Allylamine | Terbinafine, Naftifine | 1–2 lần/ngày, 1–2 tuần | Hiệu quả cao, giảm tái phát | Chi phí cao hơn, tránh dùng cho trẻ <12T |
| Ciclopirox / Amorolfine | (bổ sung) | 1 lần/ngày | Dự phòng tái phát, dùng cho móng nhẹ | Hiệu quả thấp ở ca lan rộng |
💡 Khuyến nghị BS Trương Lê Đạo (2025): “Bôi vượt rìa tổn thương ít nhất 2 cm; duy trì thêm 1 tuần sau khi hết triệu chứng để tránh tái phát.”
Thuốc phối hợp corticoid – Vì sao cần tránh?
-
Các thuốc như Gentrisone®, Fobancort®, Diprosalic® chứa corticoid mạnh có thể làm mờ tổn thương, giảm ngứa giả tạo, dẫn đến tinea incognito (nấm ẩn hình).
-
Corticoid còn ức chế miễn dịch tại chỗ, khiến nấm lan nhanh, khó điều trị và dễ kháng thuốc.
-
Chỉ sử dụng corticoid khi có chỉ định rõ ràng (ví dụ nấm kèm viêm da nặng, có giám sát của bác sĩ Da liễu).
Cách bôi thuốc đúng kỹ thuật
-
Rửa sạch và lau khô vùng da tổn thương.
-
Bôi lượng vừa đủ, mỏng đều, lan ra rìa tổn thương 1–2 cm.
-
Không băng kín trừ khi có chỉ định.
-
Tránh bôi lên niêm mạc, mắt, vùng sinh dục (nếu không chỉ định).
-
Tuân thủ đủ liệu trình, không dừng sớm dù đã đỡ ngứa.
Ví dụ thực hành tại Anh Mỹ Clinic
Tóm tắt điểm chính
-
Thuốc bôi là điều trị đầu tay cho nấm da khu trú.
-
Nhóm azole và allylamine có hiệu quả cao, an toàn.
-
Không dùng thuốc phối hợp corticoid trừ khi được chỉ định.
-
Bôi vượt rìa tổn thương và duy trì thêm 1 tuần sau khi khỏi.
-
Tuân thủ điều trị đầy đủ giúp khỏi hoàn toàn và ngừa tái phát.
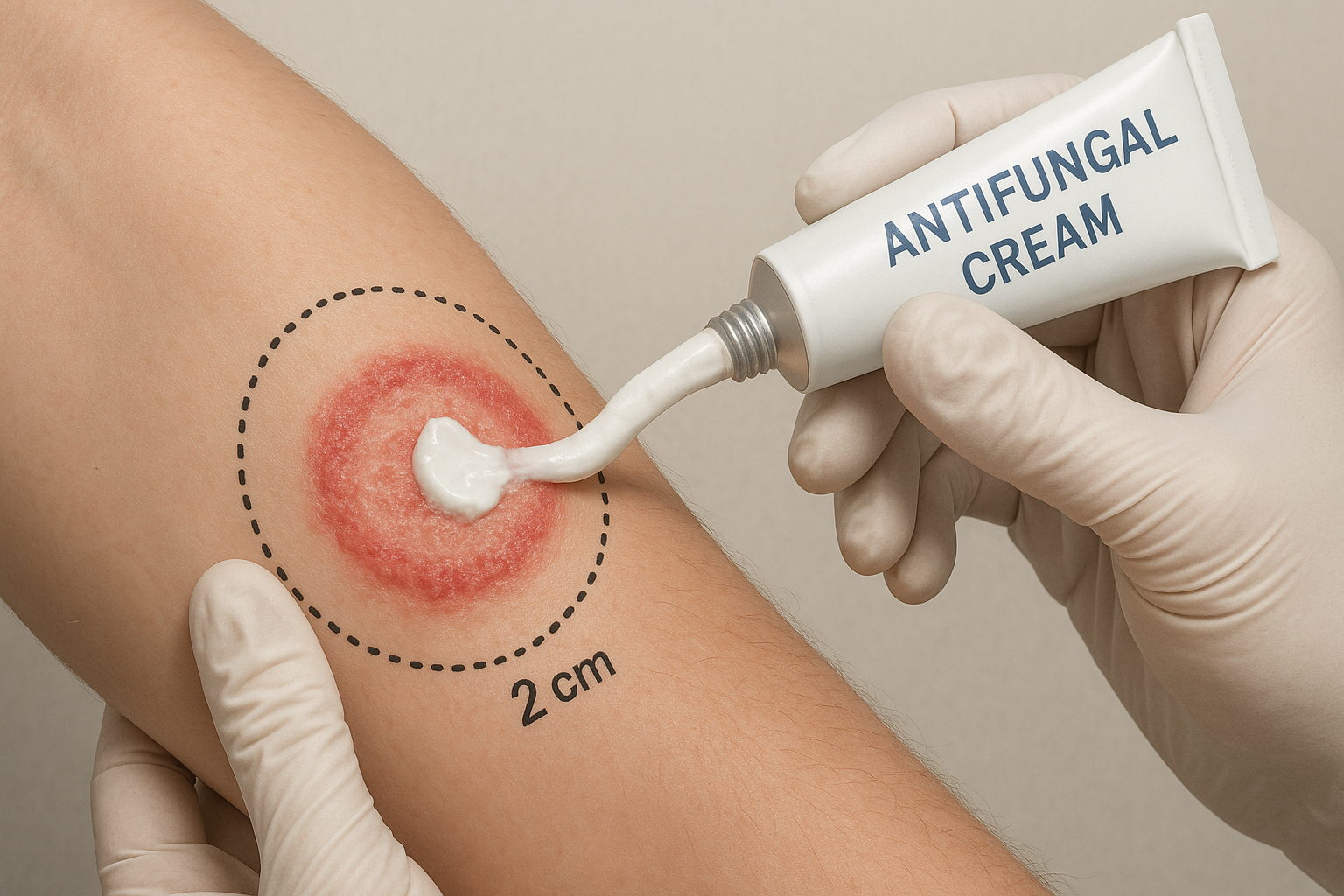
Bôi thuốc kháng nấm đúng cách giúp điều trị khỏi hoàn toàn và phòng tái phát nhiễm nấm da.
Điều trị uống: khi nào cần?
Khi nào cần thuốc uống?
-
Tổn thương lan rộng hoặc tái phát nhiều lần.
-
Có xâm nhập nang lông (Majocchi).
-
Ảnh hưởng da đầu hoặc móng.
-
Suy giảm miễn dịch hoặc bệnh nhân không đáp ứng thuốc bôi.
Bảng tổng hợp thuốc uống kháng nấm thường dùng
| Thuốc | Liều dùng chuẩn | Thời gian điều trị | Ưu điểm | Lưu ý an toàn |
| Terbinafine | 250 mg/ngày (người lớn) | 2–4 tuần (da), 6–12 tuần (móng) | Hiệu quả cao, ít tương tác | Theo dõi men gan nếu dùng >4 tuần |
| Itraconazole | 100–200 mg/ngày hoặc xung 200 mg x 1 tuần/tháng | 2–4 tuần (da), 3–6 tháng (móng) | Phổ rộng, hiệu quả trên nấm kháng terbinafine | Cẩn trọng suy gan/tim, tương tác CYP3A4 |
| Fluconazole | 150–300 mg/tuần | 2–4 tuần (da), 6–12 tuần (móng) | Dễ dùng, ít độc tính | Giảm liều ở bệnh nhân suy thận |
| Griseofulvin | 10–20 mg/kg/ngày (trẻ em) | 4–6 tuần (tinea capitis) | Thích hợp cho Microsporum | Cần dùng cùng bữa ăn dầu mỡ để hấp thu tốt |
💊 Theo BS Trương Lê Đạo (2025): “Terbinafine là lựa chọn đầu tay cho Trichophyton, itraconazole cho ca kháng hoặc Microsporum, và fluconazole cho người không dung nạp hai thuốc trên.”
Theo dõi an toàn thuốc uống
-
Khám trước điều trị: hỏi tiền sử gan, tim, thuốc đang dùng.
-
Xét nghiệm men gan (ALT, AST): nếu dùng >4 tuần hoặc có bệnh gan.
-
Không tự ngưng thuốc: dễ tái phát hoặc kháng thuốc.
-
Tránh dùng đồng thời rượu, statin, kháng sinh macrolide.
-
Tái khám sau 2–4 tuần để đánh giá đáp ứng.
Ca lâm sàng thực tế (Anh Mỹ Clinic)
Lưu ý tránh kháng thuốc
-
Không dùng thuốc ngắt quãng khi chưa khỏi.
-
Tránh dùng lại thuốc cũ không rõ liều.
-
Nếu bệnh lan rộng dù tuân thủ tốt → làm AFST để xác nhận kháng terbinafine (T. indotineae).
-
Không phối hợp với corticoid toàn thân nếu không có chỉ định.
Tóm tắt điểm chính
-
Thuốc uống chỉ dùng khi nấm lan rộng, da đầu, móng hoặc tái phát.
-
Terbinafine, itraconazole và fluconazole là ba nhóm chính.
-
Theo dõi men gan và tương tác thuốc khi điều trị kéo dài.
-
Tái khám định kỳ giúp đảm bảo khỏi hẳn và tránh kháng thuốc.
-
Anh Mỹ Clinic áp dụng phác đồ theo chuẩn thực hành 2025, cá thể hóa từng ca.
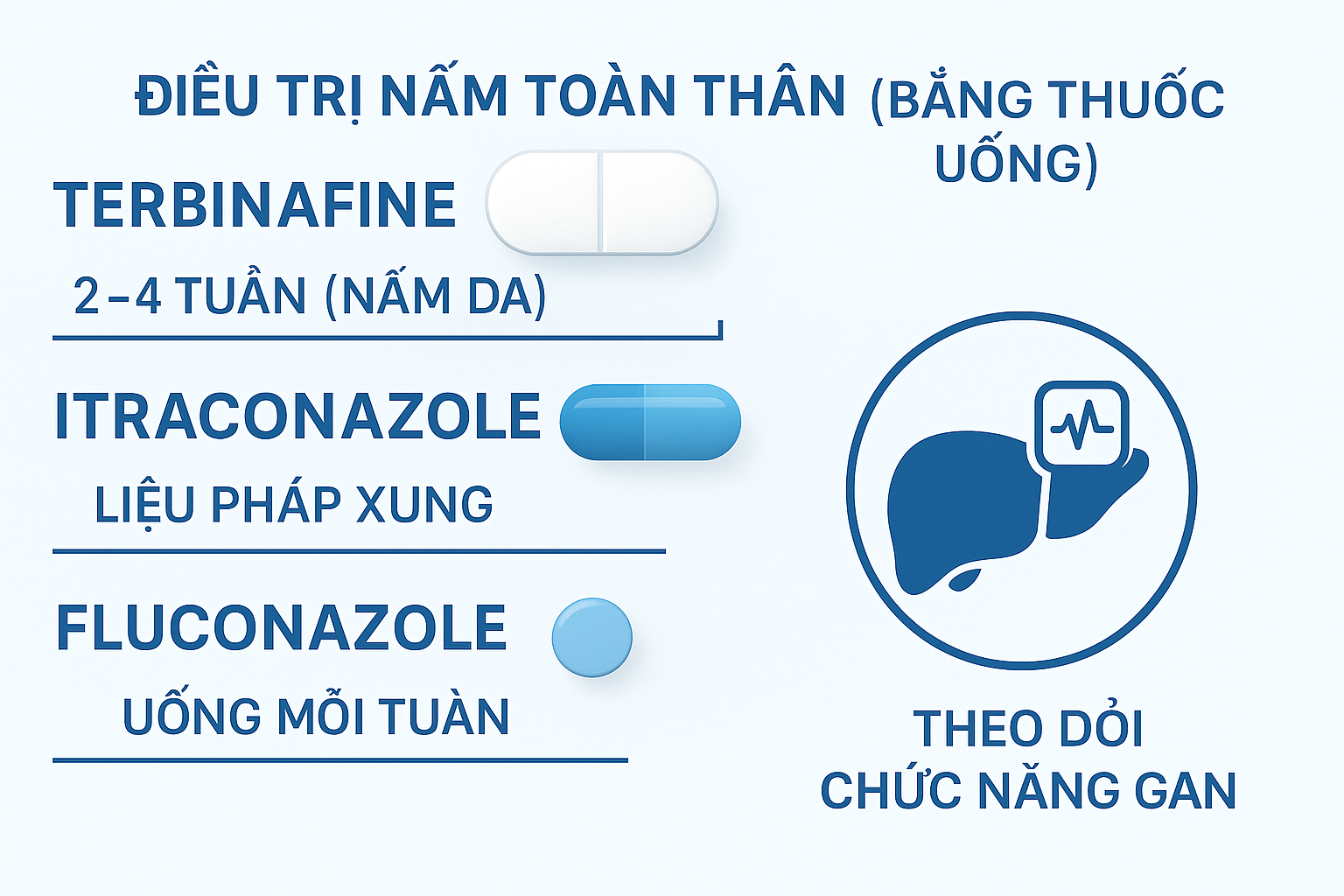
Phác đồ thuốc uống trong nhiễm nấm da – cá thể hóa theo mức độ và vị trí tổn thương.
Phác đồ điều trị theo từng thể bệnh
Nguyên tắc chung
-
Vị trí và mức độ tổn thương,
-
Loài nấm xác định qua KOH/nuôi cấy,
-
Bệnh nền và dung nạp thuốc của bệnh nhân.
Bảng tổng hợp phác đồ điều trị chuẩn 2025 (Anh Mỹ Clinic)
| Thể bệnh | Điều trị bôi | Điều trị uống (khi cần) | Thời gian trung bình | Lưu ý đặc biệt |
| Tinea corporis / cruris (thân/bẹn) | Terbinafine 1% hoặc Ketoconazole 2% bôi 2 lần/ngày | Terbinafine 250 mg/ngày hoặc Itraconazole 100 mg/ngày | 2–4 tuần | Giặt đồ, phơi nắng; điều trị đồng thời nấm chân |
| Tinea pedis (nấm chân) | Terbinafine 1% hoặc Naftifine | Terbinafine 250 mg/ngày x 2–4 tuần | 2–4 tuần | Khử trùng giày, vớ, tránh ẩm |
| Tinea capitis (da đầu) | Dầu gội Selenium sulfide 1% + Ketoconazole 2% | Terbinafine (3–4 tuần) hoặc Griseofulvin (4–6 tuần) | 4–6 tuần | Luôn cần thuốc uống, sàng lọc người sống cùng |
| Onychomycosis (nấm móng) | Ciclopirox/Amorolfine bôi móng mỏng | Terbinafine 250 mg/ngày (12 tuần) hoặc Itraconazole 200 mg xung | 6–12 tuần | Kiểm tra men gan; bào mòn móng bằng urê 40% |
| Tinea versicolor (lang ben) | Ketoconazole hoặc Selenium sulfide bôi 1–2 lần/ngày | Fluconazole 300 mg/tuần x 2–4 tuần | 2–4 tuần | Giảm sắc tố có thể tồn tại sau khi khỏi |
| Candida da–niêm | Clotrimazole/Miconazole bôi 2 lần/ngày | Fluconazole 150 mg/tuần hoặc 50 mg/ngày (7–14 ngày) | 1–2 tuần | Kiểm soát ẩm, tránh kháng sinh kéo dài |
💊 Theo hướng dẫn của BS Trương Lê Đạo (2025): “Luôn bôi vượt rìa tổn thương 2 cm, và duy trì ít nhất 1 tuần sau khi lành. Nấm móng và nấm da đầu luôn cần thuốc uống có kiểm soát chức năng gan.”
Điều trị hỗ trợ và phòng tái phát
-
Vệ sinh cá nhân: lau khô da, thay đồ hằng ngày, dùng riêng khăn/vớ.
-
Diệt ổ chứa: trị đồng thời nấm chân khi có nấm bẹn hoặc thân.
-
Dự phòng tái phát: bôi duy trì 1–2 lần/tuần sau khi khỏi; dùng dầu gội kháng nấm mỗi tháng với tinea capitis/versicolor.
-
Tư vấn cộng đồng: người sống cùng nhà cần kiểm tra khi bệnh tái diễn nhiều lần.
Ca thực hành tại Anh Mỹ Clinic
-
Terbinafine 250 mg/ngày x 2 tuần + bôi Ketoconazole 2% 2 lần/ngày.
-
Vệ sinh vùng bẹn, thay đồ cotton, xử lý ổ nấm chân kèm theo. Sau 21 ngày, tổn thương lành hẳn, soi KOH âm tính, không tái phát sau 6 tháng.
Tóm tắt điểm chính
-
Mỗi thể bệnh có thuốc, liều và thời gian riêng.
-
Nấm thân/bẹn: bôi trước, uống nếu lan rộng.
-
Nấm móng/da đầu: luôn cần thuốc uống dài ngày.
-
Lang ben và Candida đáp ứng tốt với azole và Selenium sulfide.
-
Giữ vệ sinh, diệt ổ chứa và theo dõi sau điều trị là chìa khóa phòng tái phát.
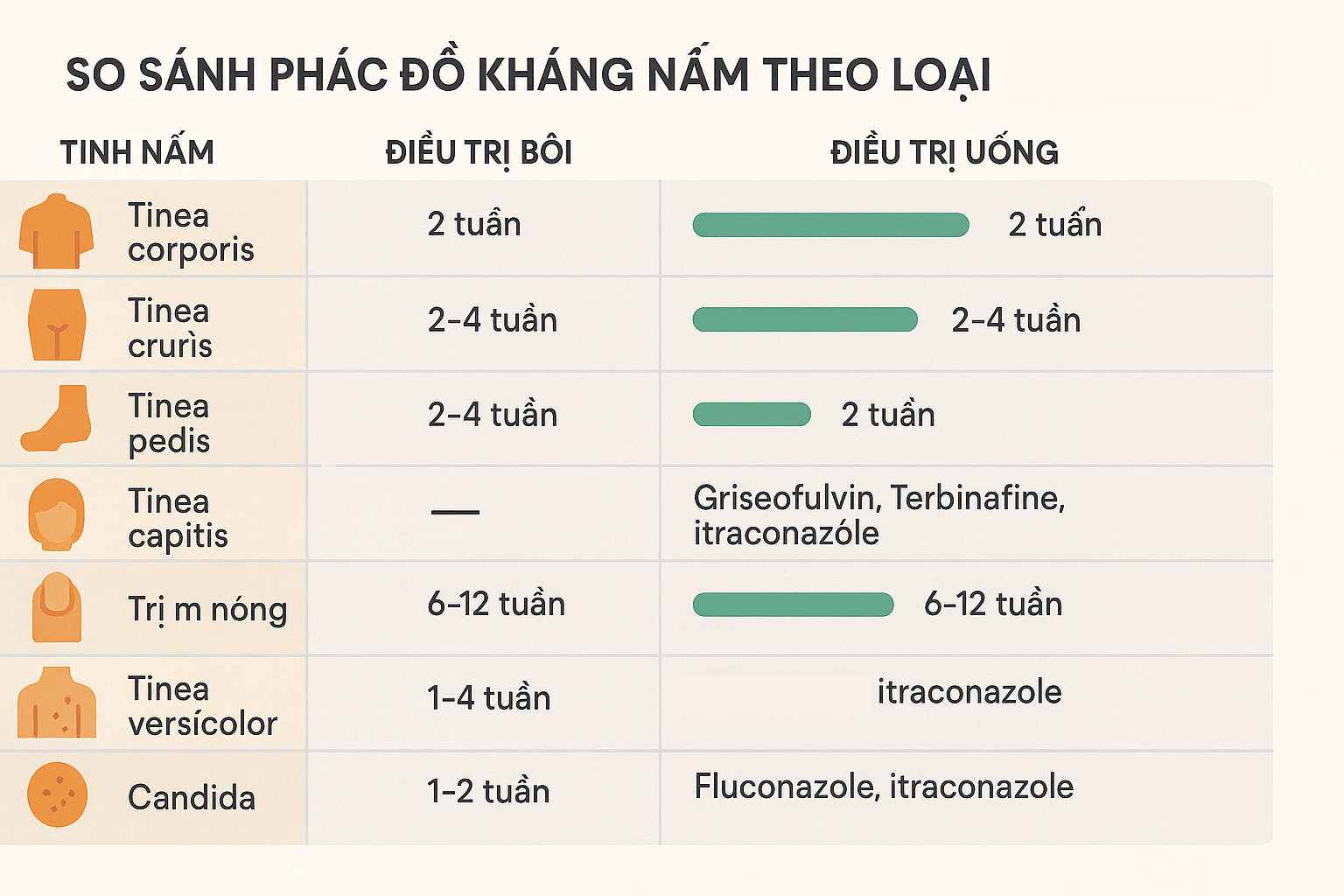
Phác đồ điều trị nhiễm nấm da theo hướng dẫn lâm sàng 2025 – cá thể hóa theo vị trí và mức độ tổn thương.
Quản lý ca kháng thuốc (T. indotineae)
Thực trạng kháng terbinafine
-
Bệnh lan rộng, ngứa dữ dội, hình thái không điển hình.
-
Tổn thương không đáp ứng sau 2–4 tuần dùng terbinafine đúng liều.
-
Có tiền sử lạm dụng corticoid bôi hoặc dùng thuốc không đủ thời gian.
⚠️ T. indotineae là biến thể của T. mentagrophytes với đột biến SQLE gene, làm giảm ái lực với terbinafine.
Sơ đồ thuật toán xử trí ca nghi kháng terbinafine
| Bước | Hành động lâm sàng | Ghi chú / thuốc đề nghị |
| 1. Nghi ngờ kháng | Không đáp ứng sau ≥2 tuần dùng terbinafine chuẩn | Xác nhận soi KOH, nuôi cấy/PCR nếu có |
| 2. Điều trị thay thế | Itraconazole 100–200 mg/ngày x 2–4 tuần | Uống sau bữa ăn, tránh thuốc kháng acid |
| 3. Theo dõi đáp ứng | Tái khám 2–4 tuần, đánh giá lâm sàng + KOH | Nếu vẫn dương tính → kiểm tra tuân thủ |
| 4. Xác nhận kháng thật sự (AFST) | Gửi mẫu làm xét nghiệm nhạy cảm kháng nấm | Nếu MIC cao → đổi nhóm azole khác |
| 5. Điều trị dự phòng tái phát | Bôi duy trì 1 lần/tuần trong 1 tháng | Giáo dục bệnh nhân, xử lý ổ chứa |
💊 Theo BS Trương Lê Đạo (2025): “Trong ca nghi kháng terbinafine, nên khởi Itraconazole sớm, theo dõi gan, tim và tương tác CYP3A4. Không lặp lại terbinafine nếu thất bại rõ.”
Phác đồ thay thế & hỗ trợ
| Tình huống | Thuốc khuyến nghị | Thời gian | Ghi chú |
| Kháng terbinafine rõ | Itraconazole 200 mg/ngày | 2–4 tuần | Đáp ứng tốt với T. indotineae |
| Không dung nạp Itraconazole | Fluconazole 300 mg/tuần | 3–4 tuần | Theo dõi đáp ứng; tránh tự ý kéo dài |
| Tổn thương lan rộng | Phối hợp bôi + uống | 4–6 tuần | Kết hợp vệ sinh, diệt ổ chứa |
| Bệnh nhân suy giảm miễn dịch | Liệu trình dài hơn 6–8 tuần | – | Theo dõi men gan định kỳ |
Ca lâm sàng tại Anh Mỹ Clinic
Cảnh báo thực hành
-
Không kê lại terbinafine khi nghi kháng.
-
Không phối hợp corticoid bôi/uống.
-
Không giảm liều giữa chừng dù đỡ ngứa.
-
Ưu tiên xét nghiệm xác nhận kháng thuốc bằng AFST khi có điều kiện.
-
Giáo dục bệnh nhân: điều trị đủ liều, vệ sinh khô, giặt đồ nóng, không dùng chung vật dụng.
Tóm tắt điểm chính
-
T. indotineae là chủng kháng terbinafine đang lan rộng.
-
Nghi ngờ khi bệnh không đáp ứng sau 2–4 tuần.
-
Itraconazole là lựa chọn thay thế chuẩn; fluconazole nếu không dung nạp.
-
Theo dõi gan, tim, tương tác thuốc khi dùng dài ngày.
-
Anh Mỹ Clinic triển khai xét nghiệm PCR + AFST để phát hiện kháng sớm.
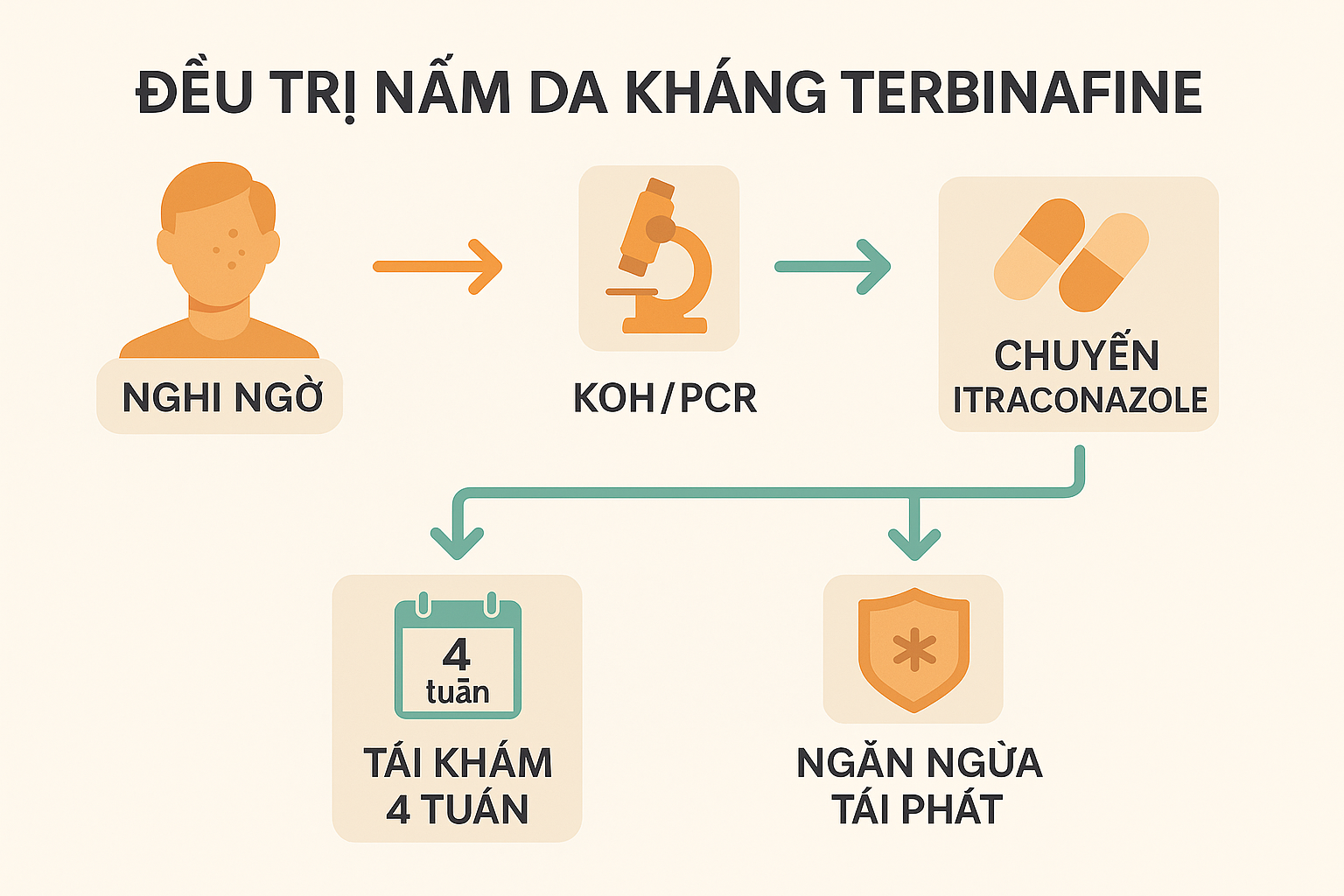
Thuật toán xử trí nhiễm nấm da kháng terbinafine (T. indotineae) theo hướng dẫn BS Trương Lê Đạo – Anh Mỹ Clinic.
Chăm sóc & phòng ngừa tái phát
Vì sao nấm da dễ tái phát?
-
Không điều trị ổ chứa (ví dụ: nấm chân kèm nấm bẹn).
-
Ngưng thuốc sớm khi vừa hết ngứa.
-
Môi trường nóng ẩm, mồ hôi nhiều.
-
Dùng chung khăn, đồ lót, chăn gối.
Checklist chăm sóc & phòng ngừa tại nhà
Sản phẩm hỗ trợ khuyên dùng tại Anh Mỹ Clinic
| Nhóm sản phẩm | Tên thương mại (gợi ý) | Tần suất sử dụng | Công dụng |
| Dầu gội kháng nấm | Selenium sulfide 1%, Ketoconazole 2% | 2–3 lần/tuần | Ngừa tái phát lang ben, nấm da đầu |
| Dung dịch sát khuẩn da | Chlorhexidine 4% (Hibiscrub®) | 1 lần/ngày | Diệt bào tử, ngăn tái nhiễm |
| Kem duy trì | Clotrimazole 1% hoặc Terbinafine 1% | 1–2 lần/tuần | Phòng tái phát tại vùng cũ |
| Khử khuẩn giày/tất | Dung dịch bạc nano hoặc cồn y tế | 1 lần/tuần | Diệt nấm trong môi trường ẩm |
💬 BS Trương Lê Đạo nhấn mạnh: “Điều trị nấm da không kết thúc khi hết ngứa, mà khi soi KOH âm tính và bệnh nhân được giáo dục đầy đủ cách phòng ngừa tái phát.”
Thực hành tại Anh Mỹ Clinic
-
Tái khám 2–4 tuần/lần sau điều trị để kiểm tra KOH.
-
Khử khuẩn vật dụng cá nhân bằng dung dịch chuyên dụng.
-
Sử dụng dầu gội kháng nấm định kỳ vào mùa nóng.
-
Theo dõi tái phát 6 tháng; nếu xuất hiện mảng đỏ ngứa → bôi sớm tại chỗ, không tự ý dùng corticoid.
Tóm tắt điểm chính
-
Nấm da dễ tái phát nếu còn bào tử trên da/vật dụng.
-
Giữ da khô, thay đồ hàng ngày, bôi duy trì 1–2 lần/tuần sau khi khỏi.
-
Dùng sản phẩm sát khuẩn, dầu gội kháng nấm định kỳ.
-
Kiểm soát bệnh nền và cân nặng để giảm nguy cơ tái nhiễm.
-
Tái khám và soi KOH định kỳ tại Anh Mỹ Clinic giúp xác nhận khỏi thật.

Thực hành vệ sinh, khử khuẩn và chăm sóc đúng giúp phòng ngừa tái phát nhiễm nấm da hiệu quả.
Chăm sóc & phòng ngừa tái phát
Vì sao nấm da dễ tái phát?
-
Không điều trị ổ chứa (ví dụ: nấm chân kèm nấm bẹn).
-
Ngưng thuốc sớm khi vừa hết ngứa.
-
Môi trường nóng ẩm, mồ hôi nhiều.
-
Dùng chung khăn, đồ lót, chăn gối.
Checklist chăm sóc & phòng ngừa tại nhà
Sản phẩm hỗ trợ khuyên dùng tại Anh Mỹ Clinic
| Nhóm sản phẩm | Tên thương mại (gợi ý) | Tần suất sử dụng | Công dụng |
| Dầu gội kháng nấm | Selenium sulfide 1%, Ketoconazole 2% | 2–3 lần/tuần | Ngừa tái phát lang ben, nấm da đầu |
| Dung dịch sát khuẩn da | Chlorhexidine 4% (Hibiscrub®) | 1 lần/ngày | Diệt bào tử, ngăn tái nhiễm |
| Kem duy trì | Clotrimazole 1% hoặc Terbinafine 1% | 1–2 lần/tuần | Phòng tái phát tại vùng cũ |
| Khử khuẩn giày/tất | Dung dịch bạc nano hoặc cồn y tế | 1 lần/tuần | Diệt nấm trong môi trường ẩm |
💬 BS Trương Lê Đạo nhấn mạnh: “Điều trị nấm da không kết thúc khi hết ngứa, mà khi soi KOH âm tính và bệnh nhân được giáo dục đầy đủ cách phòng ngừa tái phát.”
Thực hành tại Anh Mỹ Clinic
-
Tái khám 2–4 tuần/lần sau điều trị để kiểm tra KOH.
-
Khử khuẩn vật dụng cá nhân bằng dung dịch chuyên dụng.
-
Sử dụng dầu gội kháng nấm định kỳ vào mùa nóng.
-
Theo dõi tái phát 6 tháng; nếu xuất hiện mảng đỏ ngứa → bôi sớm tại chỗ, không tự ý dùng corticoid.
Tóm tắt điểm chính
-
Nấm da dễ tái phát nếu còn bào tử trên da/vật dụng.
-
Giữ da khô, thay đồ hàng ngày, bôi duy trì 1–2 lần/tuần sau khi khỏi.
-
Dùng sản phẩm sát khuẩn, dầu gội kháng nấm định kỳ.
-
Kiểm soát bệnh nền và cân nặng để giảm nguy cơ tái nhiễm.
-
Tái khám và soi KOH định kỳ tại Anh Mỹ Clinic giúp xác nhận khỏi thật.
Nhóm đặc biệt: nguyên tắc riêng
-
Bệnh nhân đái tháo đường (ĐTĐ)
-
Đặc điểm: da khô, lưu thông máu kém, đường huyết cao → nấm phát triển nhanh và khó lành.
-
Nguy cơ: dễ viêm mô tế bào, loét bàn chân nếu có nấm chân hoặc nấm móng.
-
Điều trị:
-
Ưu tiên terbinafine hoặc itraconazole đường uống, theo dõi chức năng gan.
-
Kiểm soát đường huyết chặt chẽ; điều trị đồng thời nấm bàn chân.
-
Giữ bàn chân khô, mang tất cotton, không đi chân trần.
-
💬 BS Trương Lê Đạo khuyến nghị: “Mọi bệnh nhân ĐTĐ có nấm chân/móng nên điều trị sớm để ngăn biến chứng loét bàn chân – đây là điểm giám sát quan trọng trong chăm sóc da mạn tính.”
-
Bệnh nhân suy giảm miễn dịch
-
Đặc điểm: nấm da có thể lan rộng, lan vào nang lông hoặc xâm nhập mô sâu.
-
Nguy cơ: tái phát cao, nhiễm nấm cơ hội (Candida, Aspergillus).
-
Điều trị:
-
Ưu tiên itraconazole hoặc fluconazole liều cao, thời gian dài hơn (6–8 tuần).
-
Phối hợp điều trị ổ chứa và vệ sinh môi trường.
-
Theo dõi sát chức năng gan và tương tác thuốc (đặc biệt với thuốc ức chế miễn dịch).
-
-
Trẻ em
-
Đặc điểm: dễ mắc tinea capitis (nấm da đầu) và tinea corporis do lây từ bạn bè hoặc thú nuôi.
-
Nguyên tắc:
-
Tránh dùng thuốc bôi chứa corticoid.
-
Terbinafine hoặc Griseofulvin là lựa chọn an toàn (tùy loài).
-
Dầu gội selenium sulfide 1% hoặc ketoconazole 2% giúp giảm lây.
-
Dạy trẻ không đội mũ, khăn chung.
-
| Tuổi | Thuốc khuyến nghị | Liều (mg/kg/ngày) | Thời gian |
| <12 tuổi | Terbinafine (tinea capitis) | 4–5 mg/kg | 4 tuần |
| 6–12 tuổi | Griseofulvin (Microsporum) | 10–20 mg/kg | 6–8 tuần |
-
Người cao tuổi
-
Đặc điểm: da khô, móng dày, tuần hoàn kém, thường mắc nhiều bệnh mạn tính.
-
Điều trị:
-
Chọn fluconazole hoặc itraconazole liều thấp để giảm tương tác thuốc.
-
Không điều trị nếu bệnh nhẹ, không triệu chứng và không gây khó chịu.
-
Theo dõi chức năng gan, thận và tương tác với thuốc tim mạch, kháng đông.
-
-
Chăm sóc hỗ trợ: bào mòn móng dày, giữ vệ sinh da chân, dưỡng ẩm nhẹ.
-
Phụ nữ mang thai & cho con bú
-
Nguyên tắc: tránh thuốc toàn thân, ưu tiên bôi tại chỗ.
-
An toàn:
-
Clotrimazole hoặc Miconazole bôi 2 lần/ngày.
-
Tránh Terbinafine/Itraconazole đường uống.
-
Với nấm móng, nên trì hoãn điều trị toàn thân sau khi sinh.
-
-
Theo dõi: nếu ngứa nhiều, tổn thương lan, nên khám chuyên khoa để điều chỉnh phác đồ cá thể hóa.
Tóm tắt điểm chính
-
ĐTĐ: điều trị sớm, kiểm soát đường huyết, bảo vệ bàn chân.
-
Suy giảm miễn dịch: dùng thuốc toàn thân dài hơn, theo dõi sát.
-
Trẻ em: dùng terbinafine hoặc griseofulvin theo cân nặng.
-
Người cao tuổi: ưu tiên fluconazole, tránh đa tương tác.
-
Phụ nữ mang thai: chỉ dùng thuốc bôi an toàn, tránh thuốc uống.
-
Cá thể hóa phác đồ giúp tối ưu hiệu quả và an toàn cho từng nhóm.
Sai lầm thường gặp & cách tránh
Vì sao nhiều người chữa nấm da hoài không khỏi?
Top 7 sai lầm người bệnh hay mắc
| Sai lầm | Hậu quả | Cách khắc phục |
| 1. Tự bôi thuốc có corticoid (Gentrisone, Fobancort...) | Che mờ tổn thương, nấm lan rộng hơn | Chỉ dùng thuốc bôi kháng nấm đơn thuần (azole, terbinafine) |
| 2. Dừng thuốc khi hết ngứa | Nấm chưa bị tiêu diệt hoàn toàn, tái phát nhanh | Tiếp tục bôi thêm 1–2 tuần sau khi khỏi |
| 3. Dùng chung khăn, đồ lót, giày dép | Lây chéo cho người thân và tái nhiễm | Giặt riêng, phơi nắng hoặc sấy nóng |
| 4. Không điều trị ổ chứa (nấm chân khi có nấm bẹn) | Nấm quay lại vùng đã khỏi | Điều trị đồng thời tất cả ổ nhiễm |
| 5. Không khám chuyên khoa khi tái phát | Chẩn đoán sai, bỏ sót ca kháng thuốc | Làm KOH, nuôi cấy, hoặc PCR xác nhận |
| 6. Dùng thuốc dân gian (rượu, lá cây) | Gây bỏng da, nhiễm khuẩn thứ phát | Không áp dụng bài thuốc không kiểm chứng |
| 7. Không vệ sinh & làm khô da | Môi trường ẩm giúp nấm phát triển mạnh | Lau khô, mặc đồ thoáng, thay đồ hằng ngày |
💬 BS Trương Lê Đạo khuyến cáo: “Corticoid bôi chỉ nên dùng khi có chỉ định của bác sĩ Da liễu. 70% ca nấm tái phát là do lạm dụng corticoid hoặc ngưng thuốc sớm.”
Các hành vi nên thay đổi
Ví dụ thực hành tại Anh Mỹ Clinic
Tóm tắt điểm chính
-
Sai lầm lớn nhất: tự bôi corticoid và ngưng thuốc quá sớm.
-
Điều trị đúng cần đủ thời gian, xác nhận KOH âm tính trước ngưng.
-
Giặt phơi đồ nắng, giữ da khô, diệt ổ chứa để ngừa tái phát.
-
Không tự dùng thuốc dân gian hay thuốc quảng cáo “đa năng”.
-
Khám định kỳ tại phòng khám Da liễu giúp tránh kháng thuốc và tái nhiễm.
Lộ trình điều trị tại Anh Mỹ Clinic
Quy trình 5 bước chuẩn y khoa
| Bước | Nội dung thực hiện | Mục tiêu & giá trị |
| 1. Đặt lịch & tiếp nhận | Đặt qua website, Zalo OA, hoặc điện thoại 📞 028 6296 8968 | Tiện lợi, bảo mật thông tin khách hàng |
| 2. Khám & soi da (KOH/PCR) | Bác sĩ trực tiếp khám, soi kính hiển vi xác nhận nấm | Chẩn đoán đúng thể bệnh & mức độ |
| 3. Phác đồ cá thể hóa | Lựa chọn thuốc bôi/uống phù hợp, tránh kháng thuốc | Hiệu quả cao, giảm tác dụng phụ |
| 4. Theo dõi & tái khám | Kiểm tra sau 2–4 tuần, soi lại KOH xác nhận khỏi | Đảm bảo điều trị dứt điểm |
| 5. Tư vấn phòng tái phát | Hướng dẫn chăm sóc, sản phẩm hỗ trợ, lịch tái khám định kỳ | Giảm tái phát, duy trì da khỏe mạnh lâu dài |
💬 BS Trương Lê Đạo nhấn mạnh: “Mỗi ca nấm da đều được cá thể hóa phác đồ – đúng thuốc, đúng liều, đúng thời gian – để bệnh nhân khỏi thật sự và tránh kháng thuốc.”
Lợi ích khi điều trị tại Anh Mỹ Clinic
-
🔬 Đầy đủ kỹ thuật chẩn đoán: KOH, nuôi cấy, PCR, AFST.
-
💊 Phác đồ bằng chứng 2025: theo hướng dẫn của Hội Da Liễu Việt Nam & BS Trương Lê Đạo.
-
👩⚕️ Bác sĩ chuyên khoa II trực tiếp điều trị: kinh nghiệm >20 năm.
-
🔒 Bảo mật tuyệt đối, phù hợp cả ca nhạy cảm (nấm vùng sinh dục, bệnh lây qua đường tình dục).
-
🧴 Hướng dẫn chăm sóc cá nhân hóa: bôi thuốc, vệ sinh, chọn sản phẩm duy trì.
-
🌐 Hỗ trợ song ngữ Anh – Việt, phục vụ cả khách quốc tế (Việt kiều, du khách).
Case thực tế minh họa
Thông tin liên hệ & đặt lịch khám
Tóm tắt điểm chính
-
Lộ trình 5 bước: tiếp nhận – khám – điều trị – theo dõi – phòng tái phát.
-
Phác đồ cá thể hóa, do BS Trương Lê Đạo trực tiếp điều trị.
-
Tích hợp kỹ thuật KOH, PCR, AFST giúp chẩn đoán chính xác.
-
Hệ thống hỗ trợ đa kênh, phục vụ khách Việt & quốc tế.
-
Kết quả điều trị >95% khỏi hoàn toàn, không tái phát sau 6 tháng.
Câu hỏi thường gặp (FAQ)
1. Nhiễm nấm da có lây không?
2. Làm sao biết mình bị nấm da hay bệnh khác?
3. Nhiễm nấm da bao lâu thì khỏi?
4. Có nên bôi thuốc có corticoid để nhanh hết ngứa?
5. Nấm da có tự hết không nếu không điều trị?
6. Tôi có thể dùng lại thuốc bôi cũ khi bị tái phát không?
7. Nấm da có để lại sẹo hay thâm không?
8. Khi nào cần xét nghiệm KOH hoặc PCR?
-
Nấm da lây qua tiếp xúc hoặc vật dụng.
-
Cần soi KOH để chẩn đoán chính xác.
-
Thuốc bôi đúng giúp khỏi trong 2–4 tuần.
-
Không dùng corticoid bôi khi chưa có chỉ định.
-
Nên tái khám khi tái phát hoặc nghi kháng thuốc.
Nguồn tham khảo
Tất cả các dữ liệu, phác đồ và số liệu trong bài được trích từ hướng dẫn chính thức và tài liệu chuyên khoa cập nhật 2020–2025.
-
[BSCKII Trương Lê Đạo, 2025]. Hướng dẫn lâm sàng nhiễm nấm da (2020–2025) – Anh Mỹ Clinic, TP.HCM.
-
British Association of Dermatologists, 2021. Dermatophyte (Tinea) Infection Guidelines (2020–2025). London: BAD Publications. https://www.bad.org.uk
-
Hội Da Liễu Việt Nam, 2023. Hướng dẫn lâm sàng nhiễm nấm da. Hà Nội: Nhà xuất bản Y học.
-
Gupta, A.K., & Mays, R.R. (2020). Management of dermatophytosis: Current state and future perspectives. J. Fungal Res, 14(2), 101–115.
-
Hay, R.J., & Ashbee, H.R. (2021). Mycology and management of dermatophytosis. Clinical Dermatology, 39(3), 321–330.
-
Verma, S., & Madhu, R. (2022). Emergence of terbinafine resistance in Trichophyton species and its clinical implications. Mycoses, 65(1), 17–29.
-
Nenoff, P. et al. (2020). Global spread of Trichophyton indotineae and its antifungal resistance. J. Fungi, 6(3), 98.
Liên kết nội bộ

Về tác giả: BSCKII. Trương Lê Đạo
Giám đốc Chuyên môn – Phòng Khám Da Liễu Anh Mỹ
Với hơn 20 năm kinh nghiệm trong lĩnh vực da liễu và 25 năm thực hiện phẫu thuật da chuyên sâu, BS Trương Lê Đạo là một trong những chuyên gia đầu ngành trong điều trị các bệnh lý về da, bệnh lây qua đường tình dục, và thẩm mỹ da hiện đại.
Trước khi đảm nhiệm vai trò Giám Đốc Chuyên Môn tại Phòng Khám Da Liễu Anh Mỹ, bác sĩ Đạo từng có hơn 10 năm làm việc tại khu VIP của Phòng khám Bệnh viện Da Liễu TP.HCM – nơi đòi hỏi không chỉ chuyên môn vững vàng mà còn khả năng giao tiếp, tư vấn và chăm sóc tận tâm cho các bệnh nhân cao cấp.
Tìm hiểu thêm về bác sĩ tại: https://anhmyclinic.vn/bs-truong-le-dao.html
Các bài viết chuyên ngành của BSCKII.Trương Lê Đạo tại Slideshare: https://www.slideshare.net/dtruongmd
Cần tư vấn da liễu chuyên sâu?
Đặt lịch thăm khám trực tiếp với BSCKII Trương Lê Đạo, BSCKII Trương Lê Anh Tuấn, BSCKII Nguyễn Hữu Hà
Đặt lịch qua ZaloBài viết cùng Tag
So sánh Benzoyl Peroxide 2,5% và 5% để chữa mụn trứng cá an toàn, hiệu quả. Hướng dẫn cá nhân hóa nồng độ BPO cho da Việt từ Bs Trương Lê Đạo.
Khám phá top serum niacinamide giúp trị mụn hiệu quả, an toàn, phù hợp từng loại da – được Bs Trương Lê Đạo TP.HCM khuyên dùng và áp dụng tại phòng khám.
Tìm hiểu về chàm môi, viêm môi dị ứng tiếp xúc, viêm môi kích ứng và viêm môi cơ địa. Giải pháp điều trị chuyên sâu tại TP.HCM.
Tìm hiểu đầy đủ về viêm da cơ địa: nguyên nhân, triệu chứng, điều trị và chăm sóc da hiệu quả theo tư vấn từ Bs Trương Lê Đạo – Phòng Khám Da Liễu Anh Mỹ TP.HCM.
Bài viết cùng danh mục
Tìm hiểu nấm da, nấm đồng tiền, triệu chứng nấm da và cách điều trị tại Phòng Khám Da Liễu Anh Mỹ, quận Phú Nhuận, TPHCM cùng Bs Trương Lê Đạo.
U mềm lây là gì? Cách điều trị, bao lâu thì khỏi, khi nào cần gặp Bs Trương Lê Đạo – Phòng Khám Da Liễu Anh Mỹ.
Tìm hiểu cách chữa mụn cóc tận gốc, an toàn và hiệu quả cùng chuyên gia da liễu Bs Trương Lê Đạo. Đặt lịch ngay tại PK Da Liễu Anh Mỹ.
Nuôi chó mèo giúp cải thiện sức khỏe tinh thần nhưng cũng tiềm ẩn nguy cơ lây nhiễm nấm da như hắc lào. Cần hạn chế tiếp xúc với thú cưng bị bệnh, vệ sinh kỹ lưỡng và điều trị kịp thời.
Các bệnh nấm ở Việt Nam rất đa dạng và phong phú, việc phân biệt các loại nấm giúp cho bệnh nhân dễ dàng nhận ra triệu chứng và có cách điều trị phù hợp, đem lại hiệu quả cao.





![Chữa Mụn Cóc Tận Gốc Cùng Bs Trương Lê Đạo [Hiệu Quả 2025]](https://photo.salekit.com/uploads/salekit_5f1084234b7fbe3a2d77ea3d815a988e/chua-mun-coc-tan-goc-bs-truong-le-dao-2025.jpg?v=1766499028494)