Tóm tắc:
Herpes sinh dục là một bệnh lây qua đường tình dục phổ biến, gây ra bởi virus HSV và có khả năng tồn tại trong cơ thể suốt đời. Mặc dù không thể chữa khỏi hoàn toàn, nhưng các triệu chứng của bệnh hoàn toàn có thể được kiểm soát hiệu quả, giúp bạn chung sống hòa bình với nó. Bài viết này sẽ cung cấp kiến thức toàn diện về nguyên nhân, con đường lây nhiễm và các dấu hiệu nhận biết của Herpes sinh dục. Quan trọng hơn, bạn sẽ khám phá các phương pháp điều trị bằng thuốc kháng virus giúp giảm nhẹ triệu chứng, ngăn ngừa bùng phát và giảm nguy cơ lây nhiễm cho bạn tình, đảm bảo một cuộc sống an toàn và tự tin.
Herpes sinh dục là gì?
-
Sức khỏe sinh sản
-
Tâm lý và chất lượng sống
-
Khả năng lây truyền cho bạn tình và con cái (qua sinh thường)
Định nghĩa y học của HSV2
-
Môi lớn, môi bé, âm hộ (nữ)
-
Dương vật, quy đầu, bìu (nam)
-
Hậu môn – trực tràng (cả hai giới, nhất là đồng tính nam)
-
Qua tiếp xúc trực tiếp với vùng da, niêm mạc bị tổn thương
-
Quan hệ tình dục không dùng bao cao su
-
Từ mẹ sang con trong quá trình sinh
-
Suy giảm miễn dịch
-
Căng thẳng tâm lý
-
Bị sốt, nhiễm trùng khác
Tỷ lệ mắc và xu hướng dịch tễ tại Việt Nam
-
Tỷ lệ nhiễm HSV-2 ở người trưởng thành dao động từ 12% đến 25%
-
Ở nhóm phụ nữ mang thai, tỷ lệ mang virus HSV2 không triệu chứng có thể đến 15%
-
HSV1 cũng có thể gây herpes sinh dục, chiếm khoảng 10–15% các ca bệnh sinh dục lần đầu
-
Sự gia tăng hành vi tình dục sớm và không an toàn
-
HSV1 đang dần thay thế HSV2 trong các ca bệnh sinh dục ở người trẻ
-
Nhiều người mắc không có triệu chứng rõ, khiến việc lây truyền âm thầm và liên tục
-
Bệnh dễ tái phát và khó điều trị dứt điểm
-
Có thể lây sang bạn tình hoặc con nhỏ nếu không được phát hiện sớm
-
Cần theo dõi và kiểm soát suốt đời nếu đã nhiễm
-
Tầm soát bằng xét nghiệm PCR hoặc kháng thể HSV
-
Điều trị bằng thuốc kháng virus đường uống
-
Tư vấn phòng ngừa và giáo dục sức khỏe tình dục
Phân biệt HSV1 và HSV2
HSV1 gây bệnh gì?
-
Herpes môi: Mụn nước nhỏ ở viền môi, đau, nóng rát
-
Viêm lợi – miệng: Thường gặp ở trẻ nhỏ
-
Viêm kết – giác mạc: Herpes mắt, gây giảm thị lực
-
Viêm não do HSV1: Rất hiếm nhưng có thể tử vong nếu không phát hiện sớm
-
Herpes sinh dục (ít gặp nhưng đang tăng ở người trẻ tuổi có quan hệ bằng miệng)
-
Khởi phát bằng ngứa, rát, sau đó xuất hiện mụn nước
-
Tự vỡ, đóng vảy và lành trong 7–10 ngày
-
Dễ tái phát khi stress, sốt, thiếu ngủ hoặc suy giảm miễn dịch
HSV2 đặc trưng như thế nào?
-
Vị trí tổn thương phổ biến: vùng sinh dục ngoài, hậu môn, mông, đùi trong
-
Triệu chứng lâm sàng: Ngứa, đau, nổi mụn nước nhỏ, loét rỉ dịch, đau khi đi tiểu
-
Thời gian ủ bệnh: Từ 2–12 ngày sau phơi nhiễm
-
Tái phát: Ở 80–90% trường hợp nếu không điều trị duy trì
-
Phụ nữ mang thai bị nhiễm HSV2 lần đầu ở tam cá nguyệt cuối → nguy cơ lây sang thai nhi cao (qua sinh thường)
-
Người miễn dịch yếu → tăng khả năng lan rộng và biến chứng nội tạng
So sánh triệu chứng & vị trí tổn thương
| Tiêu chí | HSV1 | HSV2 |
| Đường lây chính | Nước bọt, tiếp xúc da, quan hệ bằng miệng | Quan hệ tình dục không an toàn |
| Vị trí thường gặp | Môi, miệng, má, mắt, vùng mặt | Âm đạo, dương vật, hậu môn, mông |
| Khả năng lây khi không triệu chứng | Cao | Rất cao |
| Biểu hiện ban đầu | Mụn nước nhỏ, đau rát quanh miệng | Ngứa, đau, mụn nước, loét quanh sinh dục |
| Thời gian lành tổn thương | 7–10 ngày | 10–14 ngày nếu điều trị đúng |
| Tái phát | Thấp hơn, chủ yếu khi stress, sốt | Cao hơn, thường xuyên nếu không điều trị ức chế |
| Nguy cơ cho thai nhi | Rất thấp | Cao nếu mẹ nhiễm lần đầu trong thai kỳ |
| Biến chứng hiếm gặp | Viêm não, herpes mắt | Viêm màng não, loét dai dẳng, đau dây thần kinh hậu phát |
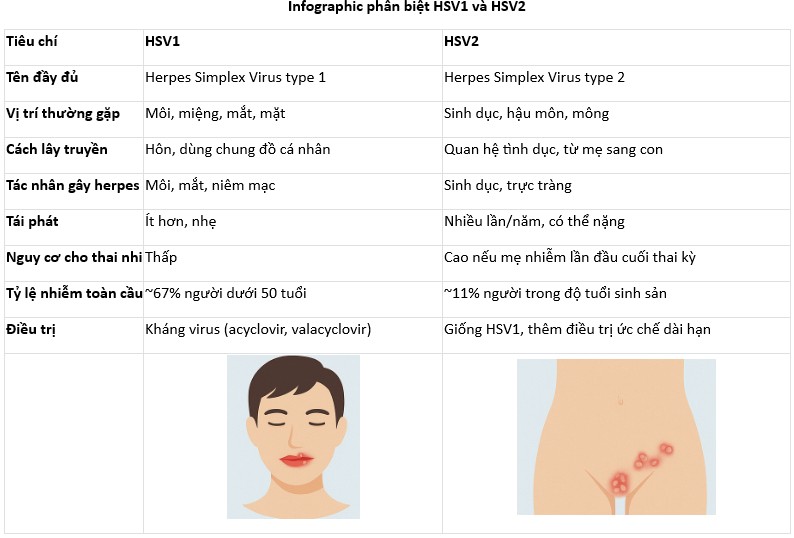
Infographic phân biệt HSV1 và HSV2
 Lây truyền herpes từ người sang người
Lây truyền herpes từ người sang ngườiHerpes da và herpes niêm mạc: Có giống nhau?
Herpes trên da (cánh tay, lưng, vùng mông…)
-
Lưng và mông: Hay gặp nhất, thường tái phát cùng vị trí cũ
-
Cánh tay, bàn tay: Do lây từ môi, miệng qua tiếp xúc
-
Vùng quanh hậu môn: Liên quan đến quan hệ tình dục không an toàn
-
Ban đầu ngứa nhẹ hoặc cảm giác tê ran
-
Xuất hiện mụn nước, sau vài ngày vỡ ra, đóng vảy
-
Gây cảm giác đau rát, đặc biệt khi tiếp xúc với nước, quần áo
-
Tự lây từ vùng miệng (nếu đang có herpes môi)
-
Tiếp xúc trực tiếp da-da với người bệnh
-
Dùng chung khăn tắm, dao cạo, vật dụng cá nhân
-
Thuốc kháng virus uống (acyclovir, valacyclovir)
-
Vệ sinh da sạch, tránh cào gãi, tránh tiếp xúc trực tiếp
-
Có thể cần dùng thuốc giảm đau nếu tổn thương rộng
Herpes niêm mạc (miệng, mắt, sinh dục)
-
Miệng: Lợi, môi, niêm mạc má trong (HSV1)
-
Mắt: Kết mạc, giác mạc (HSV1)
-
Sinh dục: Âm đạo, âm hộ, dương vật, trực tràng (HSV2)
-
Mụn nước nhỏ, vỡ ra tạo vết loét đỏ rát
-
Đau nhiều, nhất là khi ăn uống (miệng) hoặc quan hệ tình dục (sinh dục)
-
Ở mắt có thể gây giảm thị lực, chói sáng, phải cấp cứu
-
Herpes miệng có thể lan xuống họng gây viêm amidan, viêm hạch
-
Herpes sinh dục dễ tái phát, ảnh hưởng tâm lý và sinh sản
-
Herpes mắt có thể dẫn đến sẹo giác mạc và mù vĩnh viễn nếu không can thiệp đúng
-
Tiếp xúc trực tiếp với vùng niêm mạc tổn thương (hôn, quan hệ bằng miệng hoặc âm đạo)
-
Dùng chung son môi, kính áp tròng, khăn mặt
-
Từ mẹ sang con khi sinh thường (nếu mẹ đang nhiễm HSV sinh dục)
-
Thuốc kháng virus đường uống hoặc tĩnh mạch
-
Trong herpes mắt: thuốc nhỏ mắt acyclovir + theo dõi chuyên khoa mắt
-
Herpes sinh dục tái phát: điều trị ức chế lâu dài bằng valacyclovir
Khi nào cần lo ngại?
🔴 Cảnh báo cần đến bác sĩ ngay:
-
Tổn thương lan rộng, không tự lành sau 10 ngày
-
Sốt, đau đầu, đau cơ kéo dài kèm theo nổi mụn nước
-
Tổn thương gần mắt, biểu hiện cộm rát, mờ mắt
-
Lần đầu bị herpes sinh dục trong thai kỳ
-
Trẻ sơ sinh có dấu hiệu loét miệng, nổi mụn nước toàn thân
-
Người suy giảm miễn dịch (HIV, hóa trị) có biểu hiện nặng
🟡 Cảnh báo về mặt cộng đồng:
-
Herpes sinh dục không được phát hiện kịp là nguồn lây âm thầm cho bạn tình
-
Herpes miệng không cách ly hợp lý có thể lây lan cho trẻ nhỏ, người già
“Người bệnh cần thăm khám và xét nghiệm xác định chủng HSV càng sớm càng tốt, nhất là khi tổn thương xuất hiện ở mắt, sinh dục hoặc tái phát nhiều lần.”
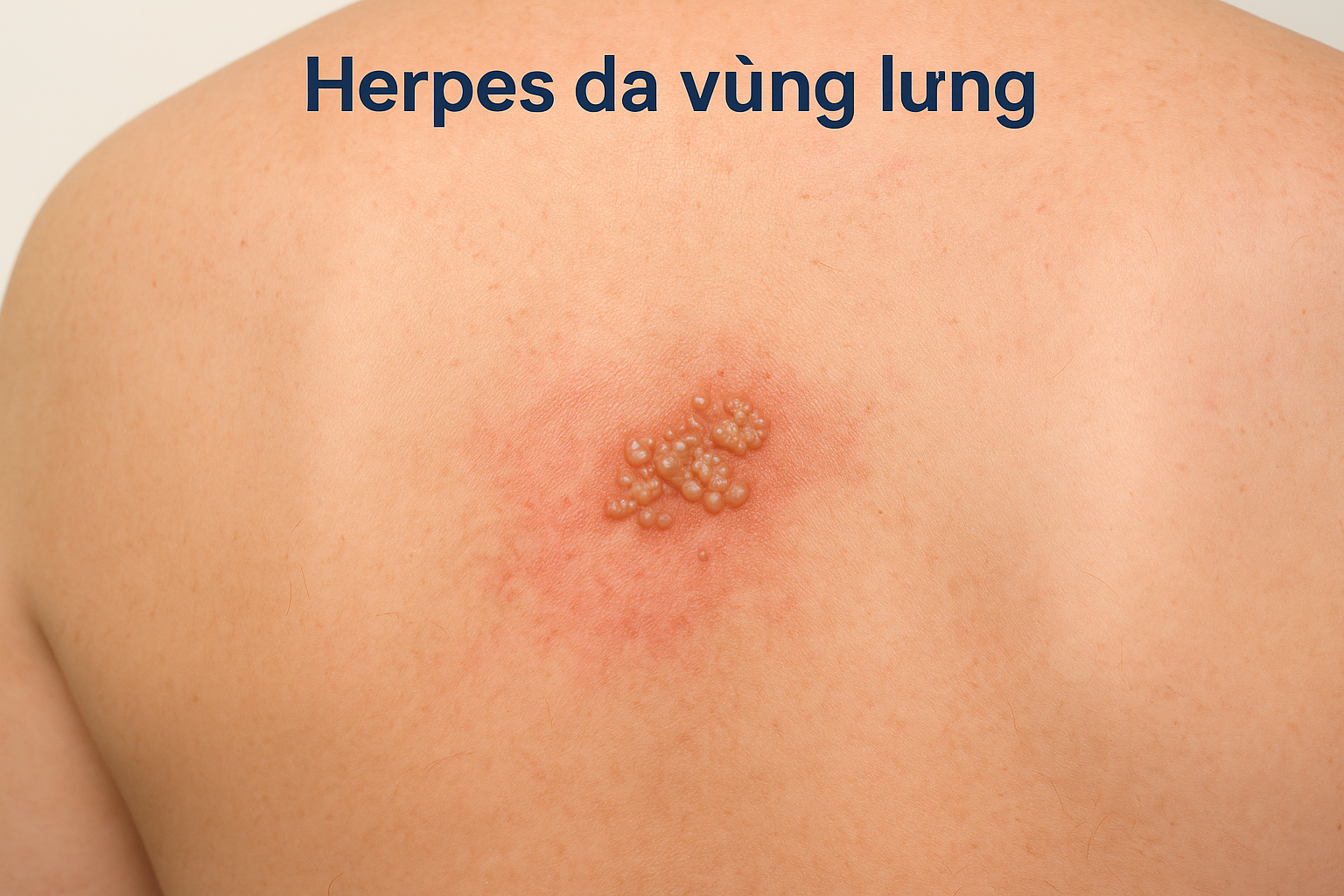
Herpes da vùng lưng
 Inforgraphic phân biệt Herpes da & Herpes niêm mạc
Inforgraphic phân biệt Herpes da & Herpes niêm mạc
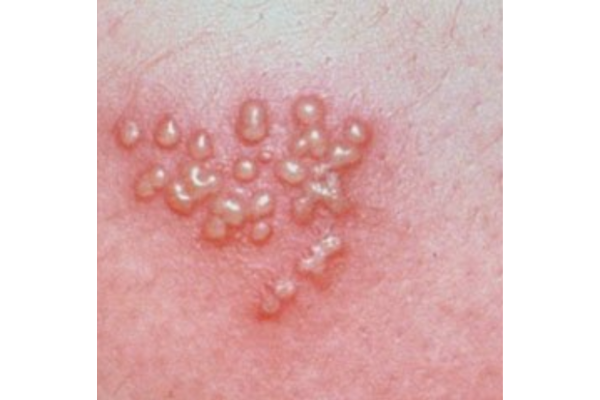
Dấu hiệu và triệu chứng đặc trưng của Herpes sinh dục
-
Hạn chế tái phát
-
Giảm khả năng lây lan
-
Phòng tránh biến chứng nặng nề
Triệu chứng ở nam giới
✅ Vị trí thường bị tổn thương:
-
Quy đầu
-
Rãnh quy đầu
-
Thân dương vật
-
Bìu
-
Vùng quanh hậu môn
⚠️ Biểu hiện ban đầu:
-
Cảm giác râm ran, ngứa nhẹ, châm chích ở vùng sinh dục
-
Mụn nước nhỏ, trong, mọc thành cụm
-
Sau 1–2 ngày: mụn vỡ → loét nông → rỉ dịch → đóng vảy
🔁 Tái phát:
-
Xảy ra ở cùng vị trí cũ
-
Ít nặng hơn lần đầu
-
Có thể do stress, mệt mỏi, sốt hoặc thiếu ngủ
🩺 Biến chứng có thể gặp:
-
Đau khi tiểu tiện (do loét niệu đạo)
-
Viêm trực tràng (ở người quan hệ đồng giới)
-
Lo âu, giảm ham muốn, rối loạn cương dương (do tâm lý)
Triệu chứng ở nữ giới
✅ Vị trí phổ biến:
-
Âm hộ, môi lớn – môi bé
-
Âm đạo, cổ tử cung
-
Vùng quanh hậu môn và bẹn
⚠️ Dấu hiệu lâm sàng:
-
Ngứa, nóng rát, sưng tấy vùng kín
-
Mụn nước nhỏ, dễ vỡ gây loét đau rát
-
Khí hư nhiều, có thể có mùi
-
Đau rát khi quan hệ tình dục
-
Sốt nhẹ, mệt mỏi, nổi hạch bẹn
🔁 Tái phát ở phụ nữ:
-
Xảy ra nhiều lần mỗi năm nếu không điều trị ức chế
-
Biểu hiện nhẹ hơn nhưng kéo dài
🩺 Biến chứng đặc biệt:
-
Viêm cổ tử cung, viêm vùng chậu, ảnh hưởng đến khả năng sinh sản
-
Lây truyền cho trẻ sơ sinh khi sinh thường nếu virus đang hoạt động
-
Lo lắng, giảm chất lượng đời sống tình dục
Bảng triệu chứng Herpes sinh dục theo giới tính
| Triệu chứng | Nam giới | Nữ giới |
| Vị trí thường gặp | Dương vật, bìu, vùng quanh hậu môn | Âm hộ, âm đạo, cổ tử cung, hậu môn |
| Mụn nước | Xuất hiện thành cụm nhỏ, rỉ dịch, dễ vỡ | Mụn nước nhỏ trong âm đạo có thể khó nhìn thấy |
| Loét sinh dục | Loét nông, đau, rát, thường xuất hiện 1–2 ngày sau mụn nước | Loét sâu hơn, đôi khi gây chảy máu nhẹ khi đi tiểu hoặc QHTD |
| Ngứa và đau rát | Thường xuất hiện trước khi mụn nước hình thành | Đau khi tiểu tiện hoặc quan hệ tình dục |
| Sưng hạch bẹn | Có, thường đi kèm với triệu chứng toàn thân | Có, có thể sờ thấy hạch sưng đau |
| Sốt, đau cơ, mệt mỏi | Thường xảy ra trong đợt đầu tiên | Rõ rệt hơn khi nhiễm HSV lần đầu |
| Tái phát | Dễ nhận biết vì tổn thương bề ngoài | Tái phát khó nhận ra nếu trong âm đạo |
| Ảnh hưởng tâm lý | Lo lắng, giảm tự tin trong QHTD | Tăng lo âu, giảm ham muốn, lo ngại về sinh sản |
Triệu chứng ở trẻ sơ sinh
🛑 Các dạng biểu hiện lâm sàng ở trẻ:
-
Thể da – niêm mạc – mắt (SEM – Skin, Eye, Mouth)
-
Mụn nước, loét ở quanh miệng, mắt, vùng tã lót
-
Chảy nước mắt, đỏ mắt, khó mở mắt
-
Hay quấy khóc, bỏ bú nhẹ
-
-
Thể lan tỏa toàn thân (Disseminated)
-
Sốt cao, vàng da, co giật, hôn mê
-
Gan lách to, men gan tăng
-
Tử vong cao nếu không điều trị IV
-
-
Thể thần kinh trung ương (CNS HSV)
-
Co giật, giảm phản xạ sơ sinh
-
Thóp phồng, thay đổi tri giác
-
🧪 Chẩn đoán:
-
PCR HSV từ máu, dịch não tủy hoặc dịch mụn nước
-
MRI sọ não (nếu nghi viêm não)
💉 Điều trị:
-
Acyclovir tĩnh mạch liều cao 20 mg/kg mỗi 8 giờ
-
Duy trì 14–21 ngày tùy mức độ
-
Theo dõi sát chức năng gan, thận và huyết học
Chẩn đoán herpes bằng xét nghiệm nào là chính xác nhất?
-
Xét nghiệm PCR HSV (chuẩn đoán chính xác nhất)
-
Xét nghiệm huyết thanh học HSV IgG, IgM
-
Sinh thiết mô tổn thương (khi cần phân biệt bệnh lý khác)
Xét nghiệm PCR HSV
-
Phân biệt được HSV1 và HSV2
-
Phát hiện virus ngay cả khi số lượng rất nhỏ
-
Cho kết quả nhanh chóng trong vòng vài giờ
🔍 Ưu điểm nổi bật:
-
Độ nhạy và độ đặc hiệu >95%
-
Có thể thực hiện trên dịch mụn nước, niêm mạc miệng/sinh dục, dịch não tủy
-
Phù hợp với mọi đối tượng, kể cả trẻ sơ sinh và phụ nữ mang thai
📌 Khi nào nên làm PCR HSV?
-
Nghi ngờ herpes sinh dục lần đầu
-
Trẻ sơ sinh có mụn nước hoặc triệu chứng thần kinh
-
Viêm màng não, viêm não nghi do HSV
-
Cần xác định chủng HSV để điều trị ức chế lâu dài
Xét nghiệm huyết thanh HSV IgG, IgM
💉 Cơ chế:
-
IgM HSV: Xuất hiện sớm khi cơ thể mới nhiễm HSV (cấp tính)
-
IgG HSV: Xuất hiện sau vài tuần, tồn tại lâu dài (nhiễm cũ hoặc mạn tính)
📈 Ý nghĩa lâm sàng:
| Kết quả xét nghiệm | Diễn giải |
| IgM (+), IgG (-) | Nhiễm HSV lần đầu gần đây |
| IgM (+), IgG (+) | Tái phát hoặc nhiễm gần đây |
| IgM (-), IgG (+) | Nhiễm cũ, đã hình thành kháng thể |
| IgM (-), IgG (-) | Chưa từng tiếp xúc với HSV |
📌 Khi nào nên xét nghiệm IgG/IgM?
-
Tầm soát HSV ở phụ nữ mang thai
-
Đánh giá nguy cơ truyền bệnh cho bạn tình
-
Khi không có tổn thương ngoài da nhưng nghi nhiễm HSV
❗ Hạn chế:
-
Không phân biệt được vị trí tổn thương (miệng hay sinh dục)
-
Có thể âm tính giả nếu xét nghiệm quá sớm
-
IgM có thể dương tính chéo với virus khác
Các tình huống cần sinh thiết
🧫 Chỉ định sinh thiết:
-
Tổn thương dai dẳng, loét sâu, tái phát liên tục
-
Nghi ngờ bệnh lý ung thư da vùng sinh dục (SCC, Bowen)
-
Không cải thiện với thuốc kháng virus thông thường
-
Kết quả PCR/IgG/IgM không rõ ràng
🔬 Quy trình:
-
Gây tê tại chỗ
-
Cắt một phần mô tổn thương mang đi nhuộm HE hoặc PCR mô
-
Kết quả trong 3–5 ngày
📉 Hạn chế:
-
Xâm lấn, có thể gây sẹo nhỏ
-
Cần bác sĩ da liễu hoặc giải phẫu bệnh chuyên sâu
“Tôi chỉ định sinh thiết khi đã loại trừ các bệnh lý thường gặp như nấm, lichen, viêm da tiếp xúc mà tổn thương vẫn không đáp ứng điều trị sau 2–3 tuần.”
Điều trị herpes sinh dục theo Hướng dẫn CDC mới nhất
-
Rút ngắn thời gian tổn thương
-
Giảm triệu chứng và nguy cơ lây nhiễm
-
Ngăn chặn tái phát và biến chứng lâu dài
Thuốc acyclovir – valacyclovir – famciclovir: Lựa chọn nào tối ưu?
| Thuốc | Liều dùng thông thường | Ưu điểm | Nhược điểm |
| Acyclovir | 400 mg x 3 lần/ngày hoặc 200 mg x 5 lần/ngày | Giá rẻ, dễ tiếp cận, kinh nghiệm lâm sàng phong phú | Cần uống nhiều lần/ngày |
| Valacyclovir | 1000 mg x 2 lần/ngày | Dùng ít lần/ngày, hấp thu tốt hơn acyclovir | Giá thành cao hơn, không có ở mọi hiệu thuốc |
| Famciclovir | 250 mg x 3 lần/ngày | Hiệu quả tương đương valacyclovir, ít tương tác thuốc | Cần liều chỉnh khi suy thận, chi phí cao |
💡 Gợi ý lựa chọn:
-
Acyclovir: phù hợp cho người cần chi phí điều trị thấp
-
Valacyclovir: ưu tiên cho bệnh nhân cần thuận tiện liều dùng
-
Famciclovir: lựa chọn thay thế khi không dung nạp hai loại trên
Phác đồ cho đợt cấp và điều trị duy trì
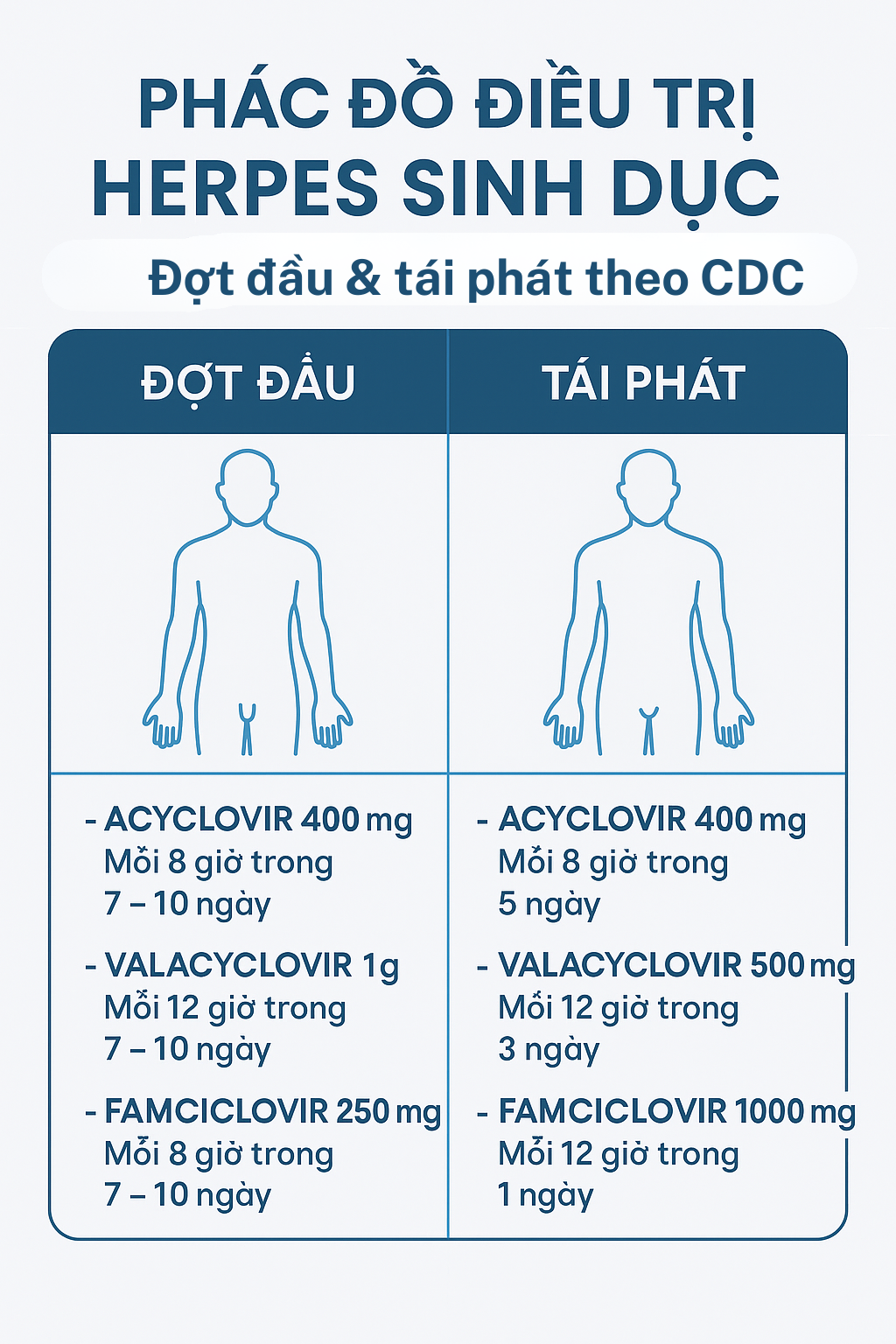
🔹 Điều trị đợt cấp đầu tiên:
-
Acyclovir 400 mg x 3 lần/ngày trong 7–10 ngày
-
Hoặc Valacyclovir 1g x 2 lần/ngày trong 7–10 ngày
-
Hoặc Famciclovir 250 mg x 3 lần/ngày trong 7–10 ngày
🔹 Điều trị tái phát (đợt nhẹ):
-
Acyclovir 800 mg x 2 lần/ngày trong 5 ngày
-
Hoặc Valacyclovir 500 mg x 2 lần/ngày trong 3 ngày
-
Hoặc Famciclovir 1000 mg x 2 lần/ngày trong 1 ngày
🔹 Điều trị duy trì (ức chế lâu dài):
-
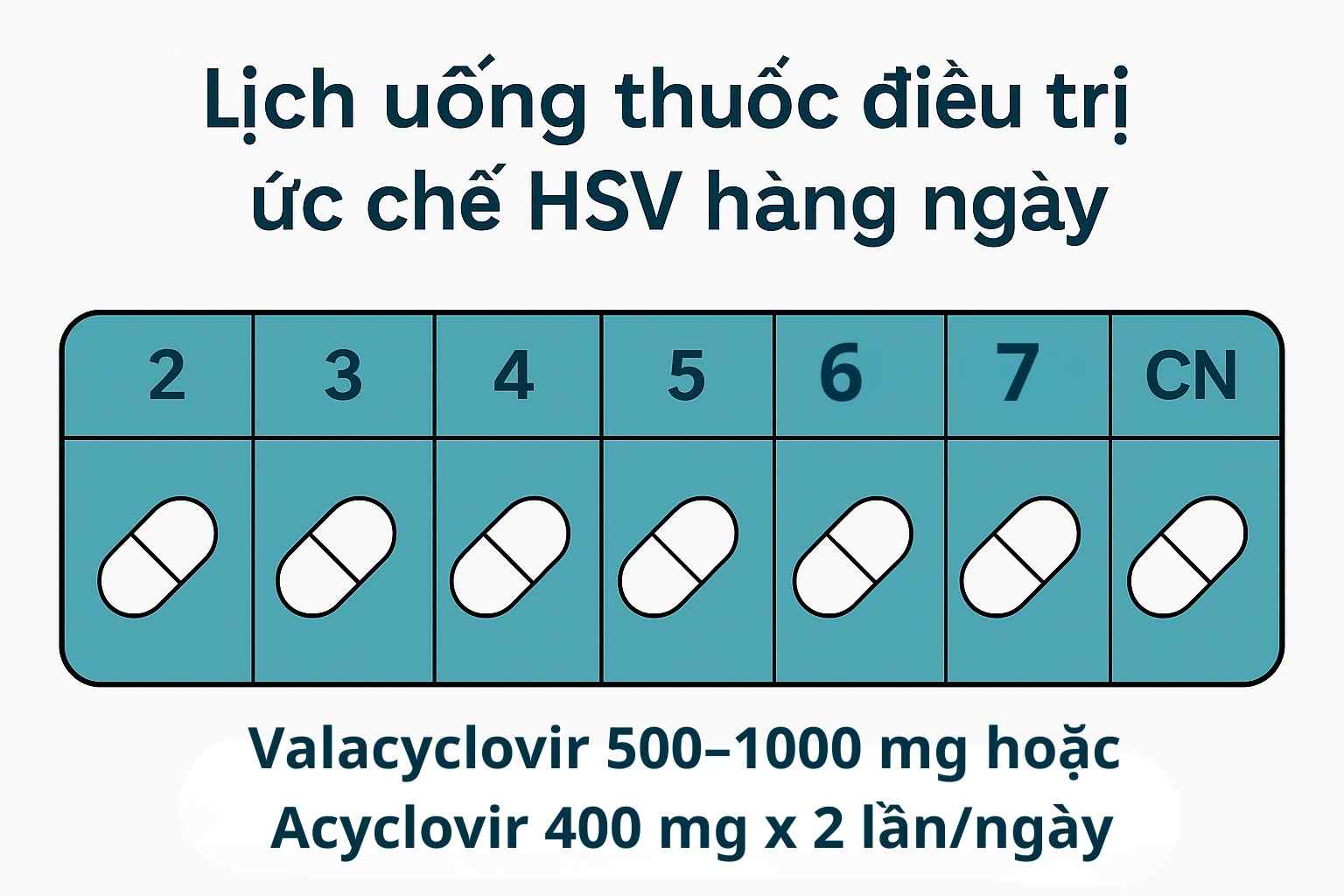
Valacyclovir 500 mg x 1 lần/ngày
-
Hoặc Acyclovir 400 mg x 2 lần/ngày
-
Duy trì liên tục trong 6–12 tháng, sau đó đánh giá lại
-
Người tái phát ≥6 lần/năm
-
Người có bạn tình chưa nhiễm HSV
-
Người suy giảm miễn dịch
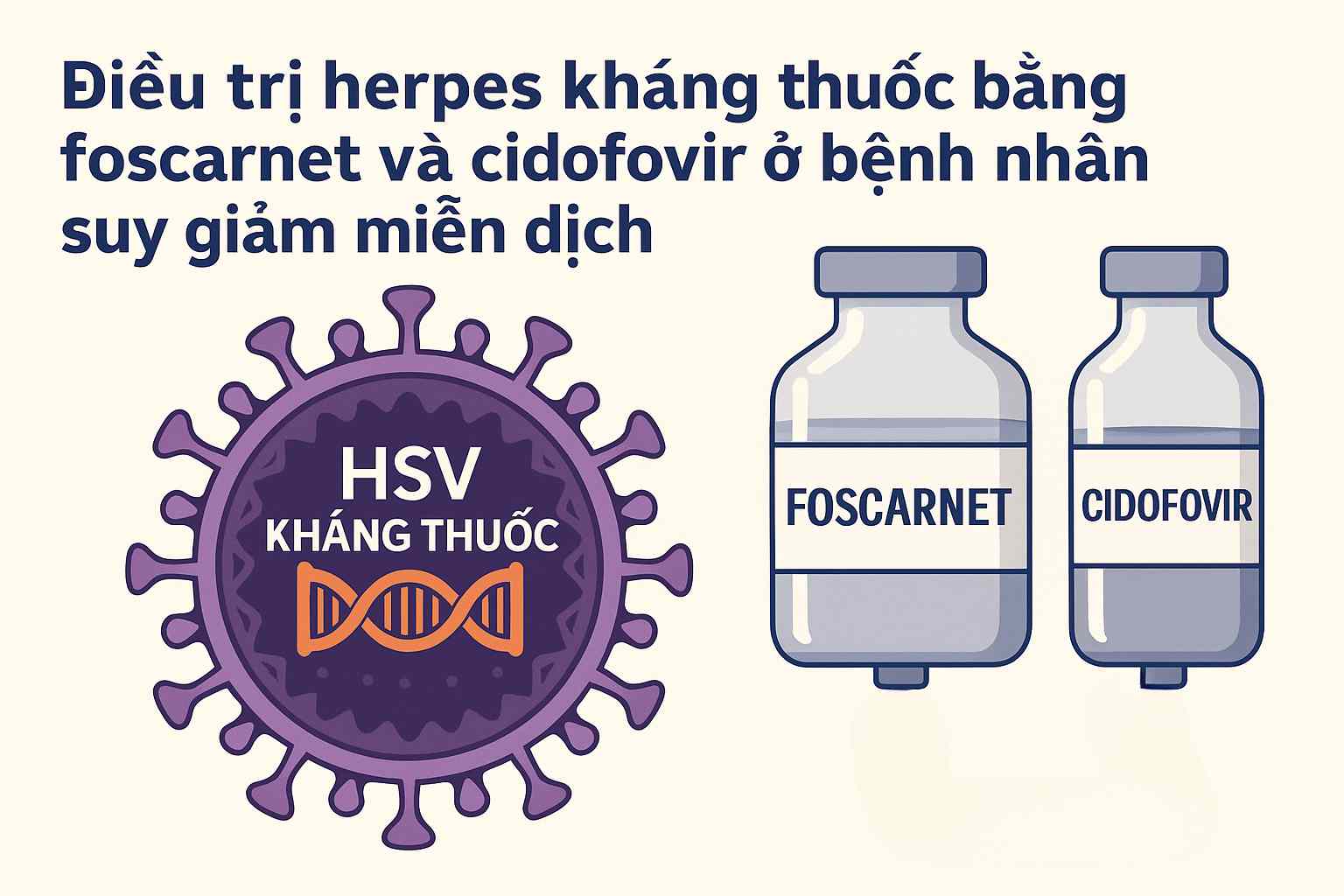
Xử trí herpes kháng thuốc
-
Nhiễm HIV/AIDS giai đoạn muộn
-
Sau ghép tạng, hóa trị ung thư
-
Sử dụng acyclovir dài ngày không kiểm soát
📌 Dấu hiệu nghi ngờ kháng thuốc:
-
Tổn thương không lành sau ≥10 ngày điều trị đúng phác đồ
-
Tái phát liên tục không cải thiện với valacyclovir/famciclovir
-
Bệnh nhân miễn dịch yếu có tổn thương loét sâu, lan rộng
💊 Hướng xử trí:
-
Đổi sang thuốc tiêm tĩnh mạch: Foscarnet hoặc Cidofovir
-
Foscarnet: 40 mg/kg IV mỗi 8 giờ trong 14–21 ngày
-
Theo dõi chức năng thận sát do độc tính cao
💉 Biện pháp hỗ trợ:
-
Tăng cường miễn dịch nếu có thể (hồi phục CD4 ở bệnh nhân HIV)
-
Điều trị dự phòng kéo dài bằng valacyclovir liều cao nếu virus nhạy cảm trở lại
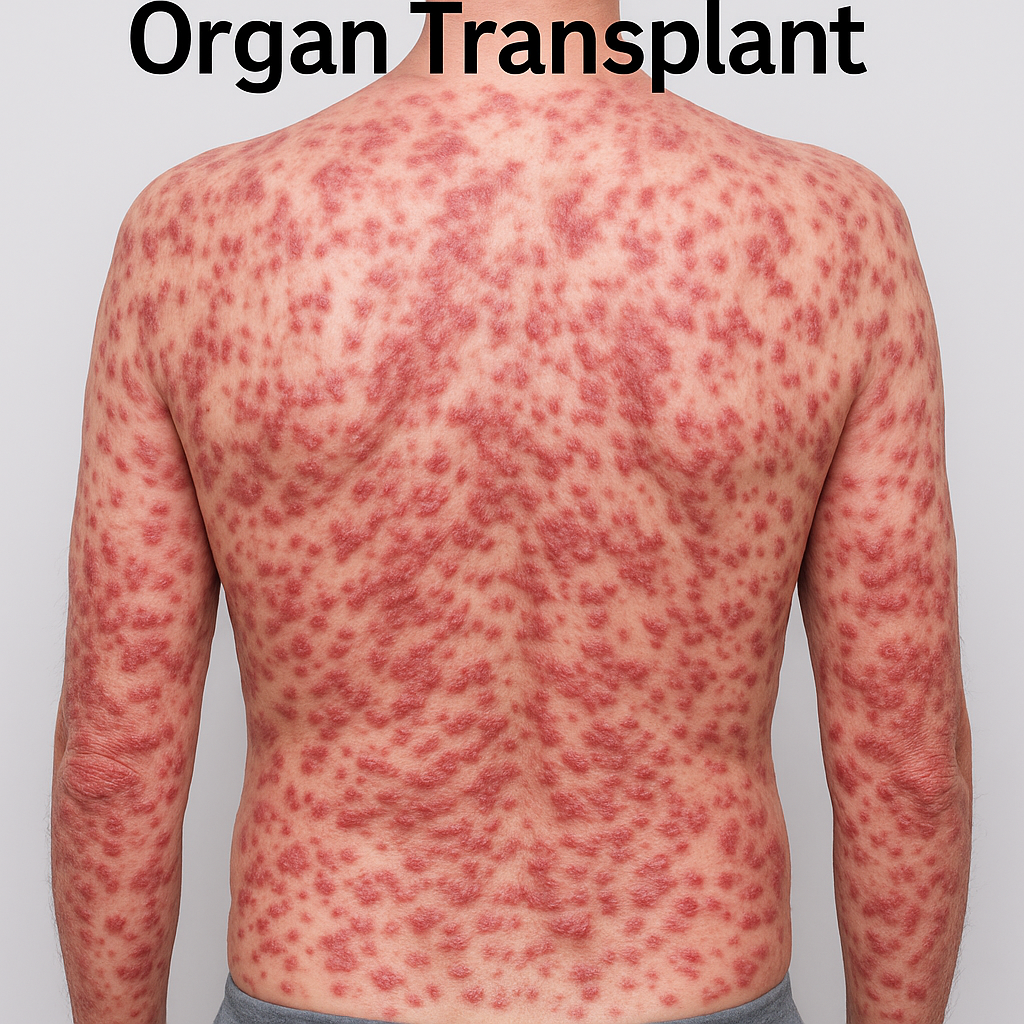
Herpes ở người miễn dịch kém và bệnh nhân ghép tạng
-
Nhiễm HIV/AIDS (CD4 <200)
-
Đang hóa trị ung thư
-
Sau ghép tạng (gan, thận, tủy xương)
-
Dùng thuốc ức chế miễn dịch kéo dài (cyclosporin, tacrolimus, corticoid liều cao)
Chiến lược điều trị & dự phòng tái phát
-
Ngăn chặn virus lan sâu vào nội tạng
-
Giảm nguy cơ tái phát nặng
-
Hạn chế kháng thuốc do điều trị không đủ liều
🔹 Điều trị đợt cấp:
-
Acyclovir IV (tiêm tĩnh mạch): 5–10 mg/kg mỗi 8 giờ trong 10–14 ngày
-
Hoặc Valacyclovir uống 1000 mg x 2 lần/ngày nếu bệnh nhẹ, có thể uống
-
Tổn thương lan tỏa toàn thân
-
Viêm thực quản, viêm gan, viêm phổi do HSV
-
Khó nuốt, rối loạn hấp thu
🔹 Phòng ngừa tái phát lâu dài:
-
Valacyclovir 500–1000 mg/ngày uống duy trì
-
Hoặc Acyclovir 400 mg x 2 lần/ngày
📌 Theo dõi cần thiết:
-
Công thức máu, chức năng thận trước và trong điều trị
-
Định lượng tải lượng virus nếu tái phát liên tục
-
Đánh giá lâm sàng mỗi 1–3 tháng
📣 Lời khuyên từ Bs Trương Lê Đạo – Phòng Khám Da Liễu Anh Mỹ:
“Đối với người ghép tạng, tôi luôn ưu tiên tầm soát HSV định kỳ và điều trị phòng ngừa để giảm nguy cơ bùng phát trong giai đoạn dùng thuốc ức chế miễn dịch cao.”
Vai trò của foscarnet và cidofovir
-
Herpes kháng acyclovir
-
Tổn thương herpes không cải thiện sau ≥10 ngày điều trị tiêu chuẩn
-
HSV gây bệnh ở nội tạng hoặc thần kinh trung ương
💉 Foscarnet (phosphonoformic acid):
-
Cơ chế: Ức chế DNA polymerase virus không phụ thuộc thymidine kinase (giúp vượt qua cơ chế kháng acyclovir)
-
Liều: 40 mg/kg mỗi 8 giờ hoặc 60 mg/kg mỗi 12 giờ IV, kéo dài 14–21 ngày
-
Cần bù nước, kiểm tra chức năng thận sát do độc tính cao
💉 Cidofovir (nucleotide analog):
-
Chỉ định: HSV kháng đa thuốc, bệnh nội tạng, bệnh nhân HIV giai đoạn AIDS
-
Liều: 5 mg/kg/tuần x 2 tuần, sau đó mỗi 2 tuần
-
Thường kết hợp probenecid và truyền dịch để giảm độc tính thận
⚠️ Tác dụng phụ cần theo dõi:
-
Suy thận cấp (cả hai thuốc)
-
Giảm bạch cầu, viêm tĩnh mạch
-
Co giật, độc tính thần kinh nếu dùng liều cao hoặc quá nhanh
📍 Yêu cầu:
-
Theo dõi chuyên khoa truyền nhiễm
-
Làm xét nghiệm độ thanh thải creatinin (CrCl) trước và trong khi điều trị
-
Cân nhắc giảm hoặc ngừng thuốc ức chế miễn dịch tạm thời nếu có thể
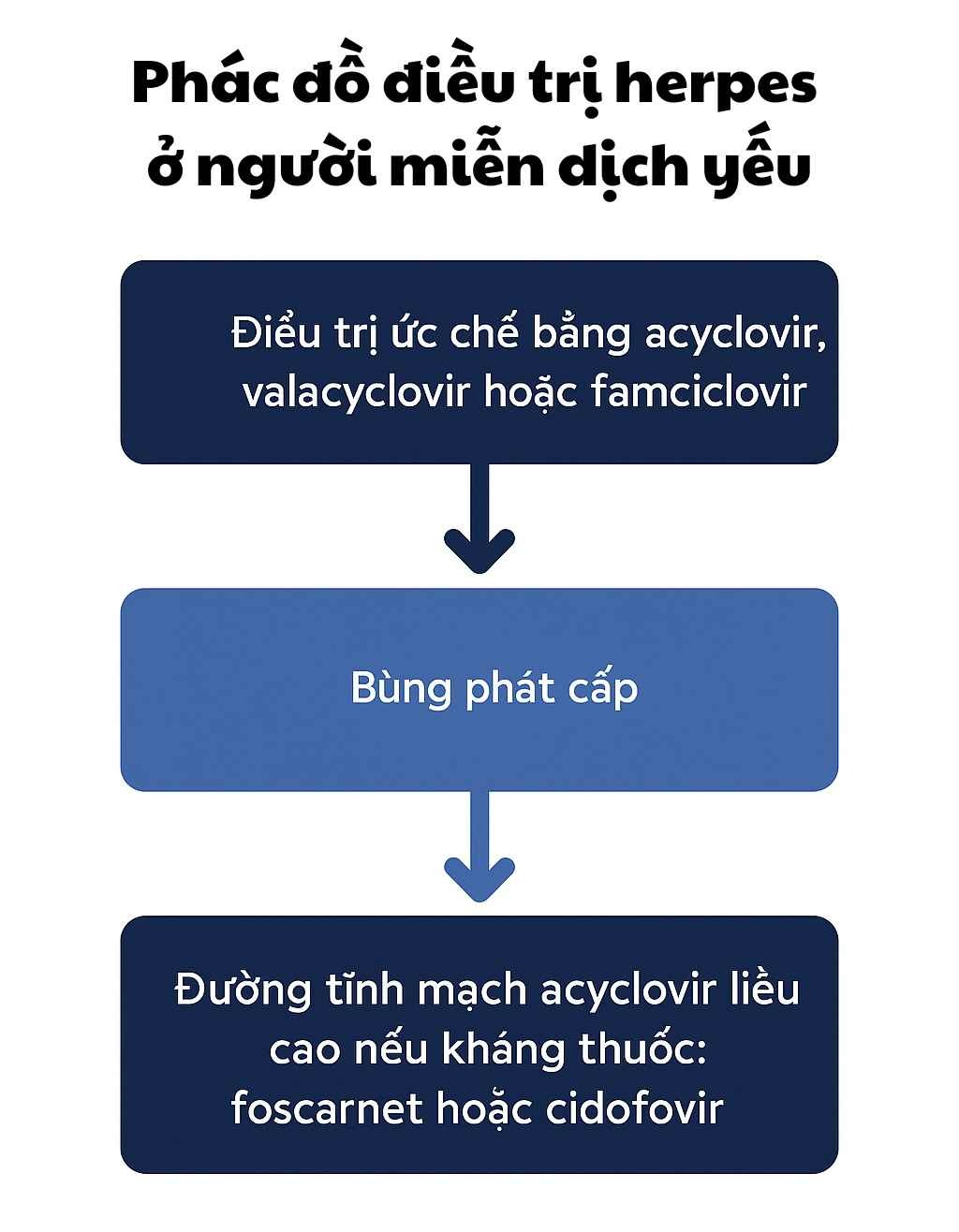
Phác đồ điều trị Herpes ở người miễn dịch yếu
Tổn thương Herpes lan tỏa ở người ghép tạng
Herpes ở trẻ sơ sinh: Nguy hiểm và cách cứu chữa
Biểu hiện lâm sàng ở trẻ
🟡 Thể da – mắt – miệng (SEM – Skin, Eye, Mouth):
-
Mụn nước nhỏ li ti quanh miệng, mũi, mắt, vùng quấn tã
-
Loét da, viêm kết – giác mạc
-
Trẻ vẫn bú tốt, không sốt
🔴 Thể thần kinh trung ương (CNS – HSV):
-
Co giật, thóp phồng, hôn mê
-
Giảm bú, ngủ nhiều bất thường
-
Tăng bạch cầu dịch não tủy, có thể nhầm với viêm màng não mủ
🔥 Thể lan tỏa toàn thân (Disseminated):
-
Sốt cao, vàng da, gan lách to
-
Suy hô hấp, thở nhanh, tím tái
-
Dấu hiệu nhiễm trùng huyết
Chẩn đoán nhanh bằng PCR
✅ Mẫu xét nghiệm có thể lấy từ:
-
Mụn nước (nếu có)
-
Máu
-
Dịch não tủy
-
Dịch họng, mắt, trực tràng
📌 Ưu điểm của PCR HSV:
-
Phát hiện chính xác DNA HSV1 hoặc HSV2
-
Cho kết quả chỉ sau 4–6 giờ
-
Phân biệt được thể bệnh để điều trị kịp thời
-
Có thể sử dụng song song với xét nghiệm máu, CRP, cấy máu
Liệu trình điều trị kháng virus đường tĩnh mạch
💉 Thuốc chính: Acyclovir tiêm tĩnh mạch (IV)
| Thể bệnh | Liều Acyclovir (IV) | Thời gian điều trị |
| Thể da – mắt – miệng (SEM) | 20 mg/kg mỗi 8 giờ | 14 ngày |
| Thể thần kinh trung ương (CNS) | 20 mg/kg mỗi 8 giờ | 21 ngày |
| Thể lan tỏa (Disseminated) | 20 mg/kg mỗi 8 giờ | 21 ngày |
🔍 Cần theo dõi:
-
Công thức máu, chức năng gan thận mỗi 2–3 ngày
-
Kiểm tra dịch não tủy sau 21 ngày (trong thể CNS) để quyết định dừng thuốc
-
Sau điều trị: duy trì acyclovir đường uống 6 tháng để ngừa tái phát (phác đồ mới)
⚠️ Biến chứng nếu không điều trị kịp:
-
Tử vong do suy gan, viêm phổi, viêm não
-
Chậm phát triển trí tuệ, co giật mạn, bại não
-
Sẹo vĩnh viễn trên da và mắt
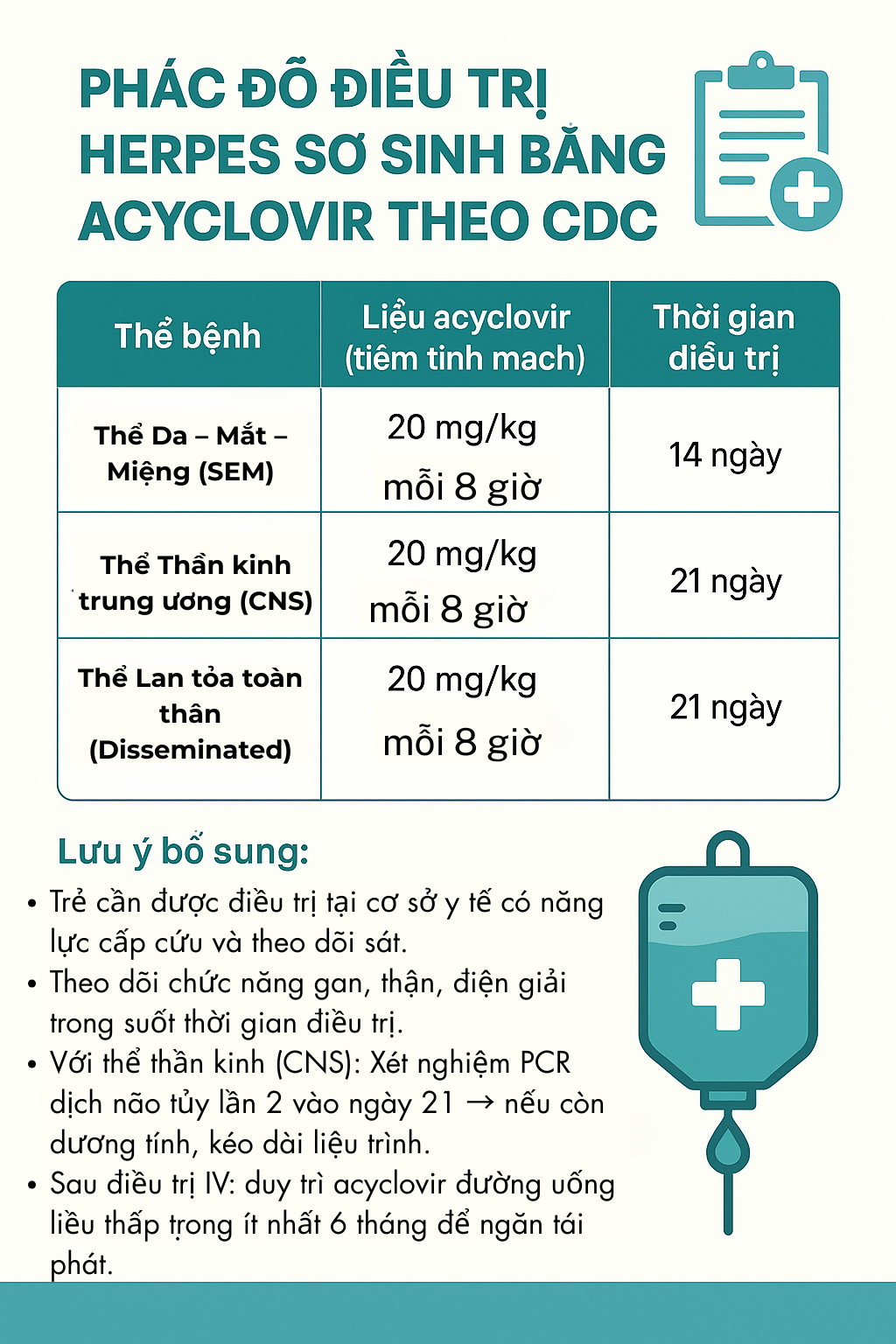 Phác đồ điều trị Herpes sơ sinh bằng Acyclovir
Phác đồ điều trị Herpes sơ sinh bằng Acyclovir
Các tình huống đặc biệt: Herpes trong thai kỳ
-
Giảm nguy cơ bùng phát bệnh trong thai kỳ
-
Ngăn ngừa lây truyền dọc cho trẻ sơ sinh
-
Cân nhắc phương pháp sinh phù hợp
Nguy cơ lây nhiễm từ mẹ sang con
📌 Phân loại nguy cơ theo thời điểm nhiễm:
| Thời điểm mẹ nhiễm HSV | Nguy cơ lây truyền | Ghi chú |
| Nhiễm HSV lần đầu trong tam cá nguyệt 3 | 30–50% | Rất cao, chưa có kháng thể IgG bảo vệ cho bé |
| Nhiễm HSV lần đầu sớm trong thai kỳ | 1–3% | Có thời gian tạo kháng thể IgG bảo vệ cho con |
| Tái phát HSV (nhiễm cũ, có IgG sẵn) | <1% | Nguy cơ rất thấp nếu không có tổn thương khi sinh |
Điều trị dự phòng khi mang thai
💊 Phác đồ điều trị dự phòng theo CDC:
-
Valacyclovir 500 mg x 2 lần/ngày, bắt đầu từ tuần thai thứ 36 đến lúc sinh
-
Hoặc Acyclovir 400 mg x 3 lần/ngày
-
Giảm nguy cơ tái phát bệnh vào thời điểm chuyển dạ
-
Giảm nhu cầu sinh mổ do tổn thương herpes
-
Giảm lượng virus HSV ở niêm mạc sinh dục (làm giảm nguy cơ lây cho con)
📌 Lưu ý quan trọng:
-
Thuốc kháng virus nhóm acyclovir được đánh giá an toàn ở phụ nữ mang thai
-
Không nên dùng valacyclovir hoặc acyclovir trong 3 tháng đầu nếu không cần thiết
-
Bác sĩ cần đánh giá lợi ích – nguy cơ trước khi chỉ định
Sinh thường hay sinh mổ khi mẹ mắc HSV?
🩺 Khuyến cáo từ ACOG và CDC:
| Tình huống lâm sàng | Phương pháp sinh đề xuất |
| Có tổn thương herpes hoạt động khi chuyển dạ | Sinh mổ (C-section) |
| Nhiễm HSV cũ, không có triệu chứng ở giai đoạn chuyển dạ | Sinh thường có thể chấp nhận |
| Tiền sử HSV + đã dự phòng bằng valacyclovir từ tuần 36 | Sinh thường, theo dõi sát |
-
Có mụn nước, loét sinh dục hoặc vùng hậu môn khi sinh
-
Phụ nữ mới nhiễm HSV lần đầu trong 6 tuần cuối thai kỳ
-
Không tuân thủ điều trị dự phòng hoặc chưa xét nghiệm HSV
Gợi ý hình ảnh chuẩn SEO cho phần này
-
Hình ảnh 1: Thai phụ bị herpes sinh dục trong tam cá nguyệt cuối
-
Alt text SEO: “Herpes sinh dục ở thai phụ có nguy cơ lây truyền cho trẻ sơ sinh”
-
-
Hình ảnh 2: Biểu đồ phác đồ điều trị dự phòng herpes trong thai kỳ
-
Alt text SEO: “Điều trị valacyclovir từ tuần thai thứ 36 để phòng lây HSV cho trẻ”
-
-
Hình ảnh 3: So sánh chỉ định sinh thường và sinh mổ khi mẹ nhiễm HSV
-
Alt text SEO: “Khi nào cần sinh mổ nếu mẹ mắc herpes sinh dục?”
-
Điều trị dài hạn và phòng ngừa tái phát
-
Mệt mỏi, stress, thiếu ngủ
-
Nhiễm trùng khác, kinh nguyệt (ở nữ)
-
Quan hệ tình dục không an toàn
-
Suy giảm miễn dịch (HIV, sau hóa trị, ghép tạng)
Vai trò của điều trị ức chế
-
Ngăn ngừa tái phát bệnh herpes sinh dục
-
Giảm nguy cơ lây truyền HSV cho bạn tình
-
Cải thiện chất lượng sống, giảm lo âu, căng thẳng
-
Bảo vệ nhóm nguy cơ cao như người ghép tạng, HIV+
💊 Các thuốc thường dùng trong điều trị ức chế:
| Thuốc | Liều ức chế thường dùng | Ghi chú |
| Acyclovir | 400 mg x 2 lần/ngày | Lựa chọn phổ biến, giá rẻ |
| Valacyclovir | 500 mg x 1 lần/ngày hoặc 1g x 1 lần/ngày | Tiện lợi hơn, ít tái phát hơn |
| Famciclovir | 250 mg x 2 lần/ngày | Thay thế nếu không dung nạp thuốc khác |
📌 Khi nào nên điều trị ức chế?
-
Tái phát ≥6 lần/năm
-
Tái phát gây ảnh hưởng tâm lý nghiêm trọng
-
Bạn tình âm tính với HSV (giảm lây truyền đến 50%)
-
Người miễn dịch yếu
-
Phụ nữ mang thai từ tuần 36 (điều trị dự phòng)
📉 Lợi ích lâm sàng:
-
Giảm số lần tái phát xuống còn <1 đợt/năm
-
Rút ngắn thời gian khỏi bệnh nếu có đợt tái phát nhẹ
-
Giảm đau, ngứa, loét kéo dài
-
Tăng sự tự tin trong sinh hoạt tình dục
Thời gian duy trì và chỉ định
⏱️ Thời gian điều trị tối thiểu:
-
6–12 tháng liên tục nếu tái phát thường xuyên
-
Sau đó đánh giá lại: nếu không tái phát → có thể ngưng và theo dõi
-
Nếu tái phát trở lại → có thể tiếp tục ức chế lâu dài
🩺 Đối tượng nên duy trì dài hạn (≥12 tháng):
-
Người nhiễm HIV có CD4 thấp
-
Bệnh nhân ghép tạng
-
Người có bệnh lý thần kinh do HSV (viêm màng não, đau sau herpes)
-
Cặp đôi có bạn tình âm tính HSV và đang cố gắng thụ thai
-
Phụ nữ chuẩn bị mang thai, có tiền sử tái phát nhiều
🔁 Theo dõi và đánh giá:
-
Khám lâm sàng định kỳ mỗi 3–6 tháng
-
Đánh giá tác dụng phụ thuốc (nhức đầu, buồn nôn, chức năng thận)
-
Xem xét giảm liều hoặc ngưng thuốc nếu không tái phát ≥12 tháng
Lịch uống thuốc ức chế HSV hàng ngày
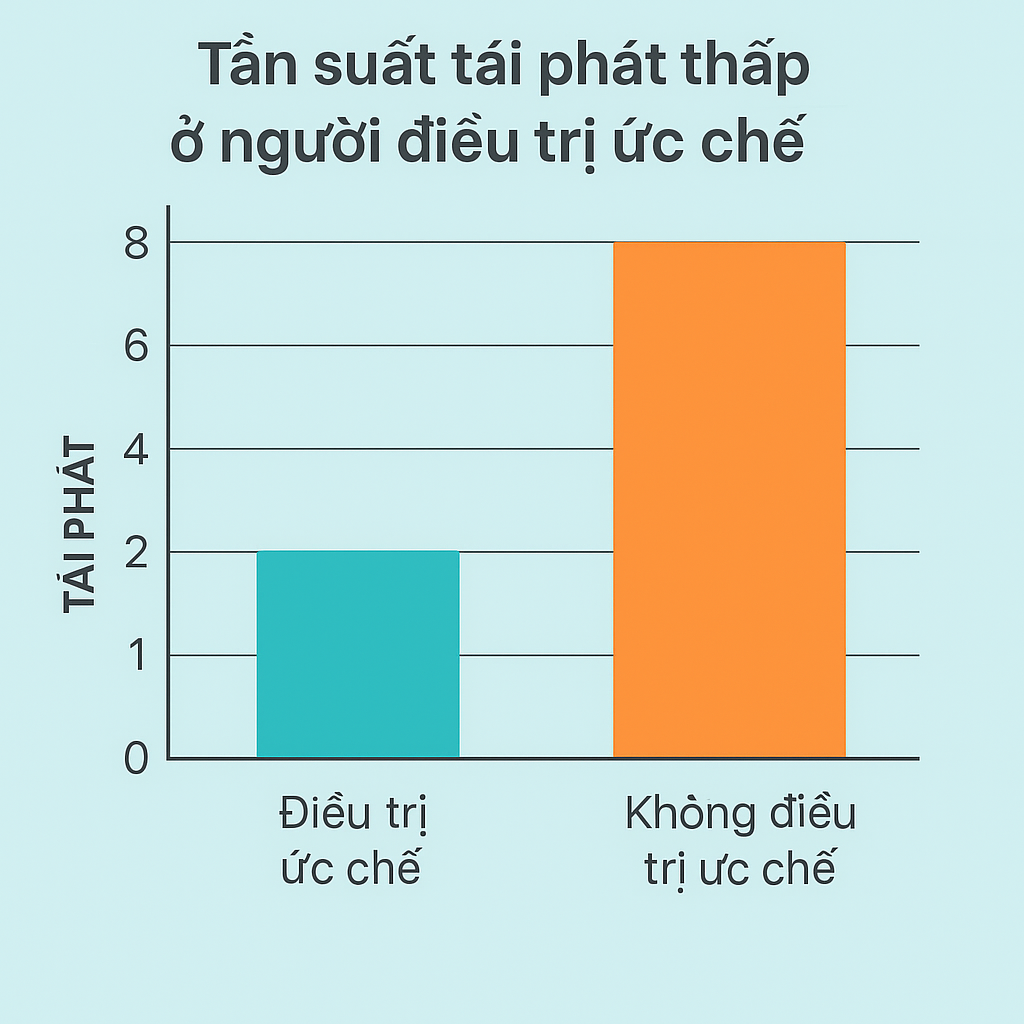
Tần suất tái phát thấp ở người điều trị ức chế
 Điều trị ức chế giúp ngăn ngừa HSV cho bạn tình
Điều trị ức chế giúp ngăn ngừa HSV cho bạn tình
Tâm lý người bệnh khi mắc Herpes sinh dục
Lo lắng về khả năng sinh sản
😟 Những lo ngại thường gặp:
-
Virus HSV có thể gây vô sinh?
-
Có lây sang thai nhi không?
-
Liệu tôi có thể sinh thường khi bị herpes?
-
Dùng thuốc ức chế lâu dài có ảnh hưởng đến trứng/tinh trùng?
✅ Giải đáp từ chuyên gia:
-
Herpes sinh dục không gây vô sinh trừ khi có biến chứng như viêm vùng chậu nặng tái đi tái lại.
-
Người đã nhiễm HSV có thể mang thai và sinh con khỏe mạnh nếu được tư vấn và điều trị dự phòng đúng cách.
-
Việc dùng thuốc như acyclovir hoặc valacyclovir không ảnh hưởng đến chất lượng trứng hoặc tinh trùng và đã được chứng minh an toàn trong thai kỳ.
📌 Lời khuyên tâm lý:
-
Đừng tự kết luận khả năng sinh sản bị ảnh hưởng chỉ vì nhiễm HSV.
-
Hãy trao đổi thẳng thắn với bác sĩ chuyên khoa sản và da liễu để có hướng điều trị đúng.
-
Cần biết rằng rất nhiều người khỏe mạnh đang sống chung với HSV, sinh con bình thường và vẫn có gia đình hạnh phúc.
Rào cản trong đời sống tình dục
😣 Những biểu hiện phổ biến:
-
Tránh né quan hệ kể cả khi không có tổn thương
-
Sợ bị bạn tình xa lánh hoặc phát hiện bệnh
-
Mặc cảm về hình thể, vùng kín bị tổn thương
-
Cảm giác “tôi không còn xứng đáng yêu ai nữa”
🌈 Hướng vượt qua:
-
Giáo dục bạn tình về HSV – giúp họ hiểu rằng đây là bệnh phổ biến và có thể kiểm soát
-
Dùng bao cao su đúng cách giúp giảm nguy cơ lây đến 50–60%
-
Điều trị ức chế mỗi ngày sẽ làm giảm nguy cơ lây nhiễm đến hơn 70%
-
Trò chuyện cởi mở với bạn tình, vì sự tin tưởng là nền tảng để vượt qua bệnh tật cùng nhau
💬 Thực tế đáng hy vọng:
“Tôi từng điều trị cho một cặp đôi mà cả hai đều có HSV2. Sau điều trị ức chế thành công, họ kết hôn và sinh bé đầu tiên hoàn toàn khỏe mạnh,” – Bs Trương Lê Đạo chia sẻ.
 Tác động tâm lý của Herpes sinh dục
Tác động tâm lý của Herpes sinh dục
 Chia sẻ việc điều trị HSV
Chia sẻ việc điều trị HSV
 Bạn vẫn có thể mang thai an toàn dù mắc HSV
Bạn vẫn có thể mang thai an toàn dù mắc HSV
Khi nào nên đến Phòng Khám Da Liễu Anh Mỹ - TP.HCM?
Địa chỉ và thời gian hoạt động
🏥 Thông tin phòng khám:
-
Tên đầy đủ: Phòng Khám Chuyên Khoa Da Liễu Anh Mỹ
-
Địa chỉ: 247A Nguyễn Trọng Tuyển, Phường 8, Quận Phú Nhuận, TP.HCM
-
Zalo OA đặc lịch hẹn: https://zalo.me/3513332846561106717
⏰ Thời gian làm việc: Thứ 2-thứ 7: 8:00 - 19:30; CN:8:00-13:30
Đội ngũ bác sĩ chuyên khoa: Bs Trương Lê Đạo
👨⚕️ Thông tin chuyên môn nổi bật:
-
Tốt nghiệp Bác sĩ đa khoa – Đại học Y Dược TP.HCM
-
Chuyên khoa Da Liễu – Đại học Y Dược Huế
-
Thành viên
- Hội Da liễu Việt Nam
- Hội viên Hội Da liễu Hoa Kỳ
- Hội viên Hội Da liễu Châu Á
- Hội viên Hội Da liễu Tp HCM
-
Thường xuyên cập nhật kiến thức y học mới từ CDC Hoa Kỳ, WHO, EADV
💬 Phong cách điều trị của Bs Lê Đạo:
-
Tư vấn nhẹ nhàng, dễ hiểu, bảo mật thông tin tuyệt đối
-
Kết hợp điều trị y khoa với giải pháp tâm lý cho bệnh nhân lo âu
-
Sử dụng phác đồ mới nhất, cá nhân hóa cho từng ca bệnh
📣 Lời chia sẻ từ bệnh nhân:
“Tôi từng rất lo lắng khi biết mình mắc herpes sinh dục, nhưng bác sĩ Lê Đạo giúp tôi hiểu rõ bệnh, điều trị dễ dàng và sống tích cực trở lại. Cảm ơn bác sĩ rất nhiều!” – Anh Tuấn, Quận 7
Khi nào nên đến khám tại Anh Mỹ – TP.HCM?
-
Mụn nước, loét đau ở vùng sinh dục hoặc quanh miệng, mắt
-
Triệu chứng tái phát thường xuyên dù đã điều trị trước đó
-
Có bạn tình mắc HSV hoặc nghi nhiễm
-
Chuẩn bị mang thai, cần tầm soát virus HSV
-
Lo lắng về việc lây nhiễm cho người thân, trẻ sơ sinh
-
Điều trị tại nơi khác nhưng không hiệu quả
-
Muốn điều trị ức chế dài hạn
-
Cần tư vấn tâm lý, sinh sản, kế hoạch sinh mổ nếu đang mang thai

 Bác sĩ Trương Lê Đạo đang khám cho bệnh nhân
Bác sĩ Trương Lê Đạo đang khám cho bệnh nhân
Phòng Khám Da Liễu Anh Mỹ gần trung tâm TP.HCM
Các phương pháp phòng ngừa lây nhiễm Herpes hiệu quả
Tình dục an toàn
✅ Các biện pháp quan trọng:
-
Dùng bao cao su đúng cách mỗi lần quan hệ: Giúp giảm 50–60% nguy cơ lây truyền HSV. Dù không bảo vệ 100% do virus có thể tồn tại ở vùng da không được che phủ, bao cao su vẫn là rào chắn hiệu quả nhất hiện nay.
-
Tránh quan hệ khi có triệu chứng: Khi người bệnh đang có mụn nước, loét, hoặc cảm giác ngứa rát vùng kín, cần kiêng quan hệ hoàn toàn cho đến khi lành hẳn.
-
Hạn chế quan hệ bằng miệng nếu có herpes môi: Vì HSV1 có thể lây từ miệng sang bộ phận sinh dục, nhất là ở người trẻ.
-
Thông báo cho bạn tình nếu có tiền sử HSV: Sự trung thực và chia sẻ giúp cả hai cùng xây dựng chiến lược phòng ngừa – điều trị chủ động.
-
Xét nghiệm HSV định kỳ nếu có nhiều bạn tình hoặc có bạn tình mới
💡 Ngoài ra:
-
Dùng thuốc điều trị ức chế hàng ngày (valacyclovir) giúp giảm đến 70% nguy cơ lây truyền HSV cho bạn tình.
-
Không nên quan hệ nếu có mụn nước ở hậu môn, đùi trong hoặc quanh vùng sinh dục, dù không đau.
Không dùng chung đồ cá nhân
⚠️ Cần tránh dùng chung:
| Vật dụng cá nhân | Lý do cần tránh |
| Khăn mặt, khăn tắm | Có thể dính dịch từ mụn nước, gây lây lan |
| Dao cạo, máy cạo râu | Dễ gây trầy xước và truyền virus nếu có tổn thương da |
| Đồ lót, quần áo lót | Chất liệu vải giữ ẩm, dễ tích tụ virus |
| Son môi, son dưỡng | Có thể lây HSV1 qua vết thương môi |
| Kính áp tròng, khăn giấy | Nếu người dùng có herpes mắt – dễ lây nhiễm chéo |
✅ Cách xử lý:
-
Dùng vật dụng cá nhân riêng biệt
-
Giặt đồ lót, khăn tắm bằng nước nóng
-
Vệ sinh dụng cụ cạo râu thường xuyên
-
Dùng khăn giấy dùng một lần nếu có tổn thương miệng, mắt
👨⚕️ Khuyến cáo từ Bs Trương Lê Đạo:
“Tôi từng điều trị cho một bệnh nhân lây HSV1 sau khi dùng chung son với bạn cùng phòng. Tưởng là chuyện nhỏ, nhưng hậu quả là cả hai phải điều trị suốt 2 tuần.”
Các lưu ý bổ sung để phòng ngừa lây nhiễm Herpes

Sử dụng bao cao su đúng cách phòng ngừa Herpes
Làm sao bảo vệ bạn khi quan hệ bằng đường miệng?
Không dùng chung đồ cá nhân để phòng bệnh herpes
Câu hỏi thường gặp về Herpes sinh dục
Herpes sinh dục có chữa khỏi hoàn toàn được không?
Tôi bị herpes sinh dục nhưng không có triệu chứng, có cần điều trị không?
Herpes sinh dục có lây qua hôn không?
Dùng bao cao su có ngăn lây nhiễm herpes không?
Tôi có thể sinh con nếu mắc herpes sinh dục không?
Có nên nói với bạn tình rằng tôi mắc HSV không?
Kết luận & thông điệp từ Bs Trương Lê Đạo
🩺 “Bạn không cô đơn khi đối mặt với herpes sinh dục. Điều quan trọng là bạn hiểu rõ bệnh, kiểm soát tốt triệu chứng và sống tích cực. Hãy đến gặp bác sĩ khi có nghi ngờ, đừng trì hoãn vì xấu hổ. Sức khỏe và hạnh phúc của bạn là điều đáng trân trọng hơn hết.”
Thông điệp cuối cùng:
-
Chủ động khám và xét nghiệm HSV nếu bạn nghi ngờ mắc bệnh
-
Tuân thủ điều trị theo phác đồ, kể cả khi không có triệu chứng
-
Sống lành mạnh, yêu bản thân và chia sẻ thông tin với người thân, bạn tình
-
Đừng để HSV cản trở tình yêu, tình dục, và cuộc sống tích cực của bạn

Tự tin sau điều trị HSV
✅ Liên kết nội bộ:
Thông tin về Bệnh lây truyền qua tình dục
Khám Da Liễu Nam Khoa – Phụ Khoa (Bệnh Xã Hội)
Herpes sinh dục & cách điều trị hiệu quả theo Bs Trương Lê Đạo
Sùi mào gà và cách đào thải HPV hiệu quả theo chuyên gia TP.HCM
Đốm Fordyce là gì? Phân biệt với sùi mào gà | BS Trương Lê Đạo
Gai Sinh Dục (PPP): Phân Biệt Với Sùi Mào Gà Cùng Bác Sĩ Trương Lê Đạo
Bệnh Sùi Mào Gà: Hướng Dẫn Chẩn Đoán & Điều Trị Hiệu Quả 2024
Bệnh Giang Mai: Từ 30 Triệu Chứng Đến Giải Pháp Điều Trị Hiệu Quả Nhất
Bệnh lậu: Dấu hiệu & điều trị hiệu quả từ Bs. Trương Lê Đạo
Bệnh Lây Truyền Qua Tình Dục (STDs): Tất Cả Những Gì Bạn Cần Biết
Tìm Hiểu Chi Tiết Về Xét Nghiệm HPV: Vai Trò, Quy Trình Và Lưu Ý Quan Trọng
Bệnh Mồng Gà: Tất Cả Những Câu Hỏi và Giải Đáp Từ Nguyên Nhân, Triệu Chứng Đến Điều Trị Hiệu Quả
Viêm Quy Đầu do Candida: Bệnh Lý Thầm Lặng Nhưng Nguy Hiểm - Nguyên Nhân và Cách Điều Trị Hiệu Quả!
Herpes Simplex và Những Hiểu Lầm Thường Gặp
Hình ảnh lâm sàng của 2 thể loại Herpes Simplex loại 1 và loại 2: Những điều cần biết
Trang Hình Ảnh Giang Mai - Kiến Thức Sức Khỏe | Anh Mỹ Clinic
Tầm Quan Trọng Của Kiểm Tra Và Điều Trị Bệnh Giang Mai
Trang Hình Ảnh Bệnh Lậu - Kiến Thức Sức Khỏe | Anh Mỹ Clinic
Bệnh lây truyền qua đường tình dục
Bệnh Lậu: Bí Quyết Bảo Vệ Sức Khỏe Tình Dục Của Bạn
Quan hệ bằng đường miệng an toàn | Tư vấn từ Bs Trương Lê Đạo
🔗 Liên kết ngoài:

Về tác giả: BSCKII. Trương Lê Đạo
Giám đốc Chuyên môn – Phòng Khám Da Liễu Anh Mỹ
Với hơn 20 năm kinh nghiệm trong lĩnh vực da liễu và 25 năm thực hiện phẫu thuật da chuyên sâu, BS Trương Lê Đạo là một trong những chuyên gia đầu ngành trong điều trị các bệnh lý về da, bệnh lây qua đường tình dục, và thẩm mỹ da hiện đại.
Trước khi đảm nhiệm vai trò Giám Đốc Chuyên Môn tại Phòng Khám Da Liễu Anh Mỹ, bác sĩ Đạo từng có hơn 10 năm làm việc tại khu VIP của Phòng khám Bệnh viện Da Liễu TP.HCM – nơi đòi hỏi không chỉ chuyên môn vững vàng mà còn khả năng giao tiếp, tư vấn và chăm sóc tận tâm cho các bệnh nhân cao cấp.
Tìm hiểu thêm về bác sĩ tại: https://anhmyclinic.vn/bs-truong-le-dao.html
Các bài viết chuyên ngành của BSCKII.Trương Lê Đạo tại Slideshare: https://www.slideshare.net/dtruongmd
Cần tư vấn da liễu chuyên sâu?
Đặt lịch thăm khám trực tiếp với BSCKII Trương Lê Đạo, BSCKII Trương Lê Anh Tuấn, BSCKII Nguyễn Hữu Hà
Đặt lịch qua ZaloBài viết cùng danh mục
Khám phá hình ảnh lâm sàng của Herpes Simplex loại 1 và loại 2, giúp bạn nhận biết và phân biệt hai loại nhiễm trùng virus này một cách chính xác và chi tiết.
Khám phá sự thật và xóa tan những hiểu lầm về Herpes Simplex. Tìm hiểu triệu chứng, nguyên nhân, cách điều trị và phòng ngừa bệnh này qua các thông tin chính xác và chi tiết từ chuyên gia.